- A la UNE
- ACTUALITE SCIENTIFIQUE et TECHNOLOGIQUE
- BLOG
- PRESENTATION
- CONSCIENCE
- PLANETE VIVANTE
- SCIENCES
- Sciences et histoire
- Science et politique
- Science/conscience
- Le COVID-19
- COVID-19 - Journal d'une pandémie - 1 -
- COVID-19 - Journal d'une pandémie - 2 -
- COVID-19 - Journal d'une pandémie - 3 -
- COVID-19 - Journal d'une pandémie - 4 -
- COVID-19 - Journal d'une pandémie - 5 -
- COVID-19 - Journal d'une pandémie -6 -
- COVID-19 - Journal d'une pandémie - 7
- COVID-19 - Journal d'une pandémie - 8
- COVID -19 - Journal d'une pandémie - 9
- COVID-19 - Journal d'une pandémie - 10
- Arts et sciences
- L'homme debout
- Les débuts de la sagesse
- L'épopée scientifique
- Chimie, vivant... une si longue histoire !
- Introduction : 52 choses que je sais d'elle
- Sommaire
- 1 - Premiers pas
- I - A l'origine
- II - De la tetrasomia et l'alchimie à la chimie moderne
- III - al-kimiya
- IV - Alchimie : de l'aube à la fin de la Renaissance
- V - De l'(al)chimie à la chimie : une question de méthode ?
- VI - L'alchimie selon Newton, première partie
- VII - L'alchimie selon Newton, deuxième partie
- 2 - La chimie des Lumières
- XI - Chimie au siècle des Lumières - Introduction
- XII - Chimie au siècle des Lumières- Les affinités électives
- XIII - Diderot et la chimie
- XIV - Diderot - La chimie, pourquoi ?
- XV- Diderot chimiste
- XVI- La chimie et le Rêve de D'Alembert
- 3 - La chimie du vivant
- X - Chimie et Vivant - Introduction
- XIX - La génération spontanée
- XX - Fermentation : duel à 3 !
- XXI - Stéréochimie : clé du Vivant
- XXII - Homochiralité et origine de la vie
- XXIIc - Origine de la vie : état des lieux... provisoire
- XXIIb - Des biopolymères aux premiers organismes vivants
- XXIII- Stéréochimie et activité biologique
- XXIV - Chimie du cerveau - 1- Un cerveau, trois cerveaux, des cerveaux...
- XXV - Chimie du cerveau - 2 - Les neurotransmetteurs, messagers chimiques
- XXVI- Chimie du cerveau -3- Rôle des différents neurotransmetteurs
- XXXIV - Odorat, Odeurs et parfums
- XXXV- Bonnes et mauvaises odeurs
- XXXVI - Chimie et parfums
- XLIII - Chimie et couleur -1- De colore
- XLIV - Chimie et couleur -2- Couleurs végétales
- XLV - Chimie et couleur -3- : chimiothérapie et colorants
- XL- a - ADN, ARN, protéines
- XL- b - Chimie supramoléculaire
- XXXIX- Chimie et Synthetic Biology
- XLVI - Du génome au protéome
- 4 - Chimie et médecine
- VIII - Chimie et médecine : d'Hippocrate à Néron
- IX - Chimie et opium : voyages, voyages !
- XVII- Médecine et Chimie à Montpellier avant la Révolution
- XVIII - Le vitalisme de l'Ecole de Montpellier
- XXIX - Le médicament aujourd'hui
- XXVII - Autour de la sérotonine
- XXVIII - L'ocytocine
- XXX - Chimie, médecine, nanotechnologies
- L - Chimie et dopage -1- La chimie au service du dopage
- LI - Chimie et dopage - 2 - Les outils du chimiste contre le dopage
- XLIX - Image magnétique - 3 - de l'IRM au patient numérique
- 5 - La chimie moderne et ses hommes
- XXXI - Mendeleïev : un tableau de maître !
- XXXII - Mendeleïev : -2- Un chimiste russe au XIXème siècle
- XXXIII - Mendeleïev -3- Le fin mot de l'histoire
- XLI - Paul Sabatier, chimiste languedocien, prix Nobel 1912
- XLII - Victor Grignard, prix Nobel 1912
- XLVII - Image magnétique - 1 - Une histoire de spin
- XLVIII - Image magnétique - 2 - Mais que vient faire le chimiste dans cette galère ?
- 6 - Chimie : bonnes et mauvaises pratiques
- XXXVII- Du mauvais usage de la chimie
- XXXVIII- La chimie passe au vert
- Pour conclure
- Postface - Nylon by DuPont de Nemours
- Nylon... - Part A
- Nylon... - Part B
- Nylon... - Part C
- Nylon... - Part D
- La beauté des mathématiques
- Les sciences vers La Science
- La révolution numérique
- CRISPR-Cas9 : l'édition de gènes
- L'ombre de Frankenstein
- VOIR
- RECHERCHE, CONTACT
Le 19 mars 2020, je commençais ce journal, persuadé que nous allions vers une crise sanitaire de grande ampleur.
Vous trouverez les différents épisodes ci-dessous.
19 - 03 - 2020
Comment le nouveau coronavirus s'introduit dans les cellules humaines
Quelle thérapie ?
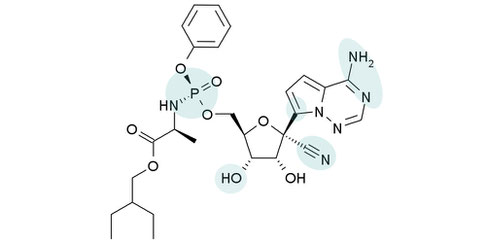
En effet, ces résultats pourraient théoriquement donner une orientation thérapeutique, en ciblant des médicaments antiviraux qui empêcheraient le nouveau coronavirus d'entrer dans les cellules.
Actuellement la plupart des médicaments antiviraux déjà sur le marché, bloquent la réplication virale au sein de la cellule, mais aucun d'entre-eux n'est connu pour bloquer l'accès aux cellules.
Parmi les antiviraux connus, celui qui semble le plus actif aujourd'hui est le remdesivir, qui diminue la production de l'ADN viral. Il est actuellement en essai clinique aux USA et en Chine. Il a été utilisé contre le virus Ebola.
Cependant, dès à présent, en France, le Haut Conseil de la santé publique (HCSP), qui vient d’émettre des recommandations sur la prise en charge des patients atteints de COVID-19, conseille le remdesevir pour les formes graves, à titre compassionnel (prescription hors AMM).
Les Chinois testent également un médicament anti-VIH, le lopinavir. Ils annoncent une publication prochaine de leurs résultats.
D'un autre côté, les autorités médicales chinoises ont déclaré qu'un médicament utilisé au Japon pour traiter de nouvelles souches de grippe semblait être efficace chez les patients atteints du coronavirus.
Il s'agit du favipiravir (Avigan). Lors d'essais cliniques à Wuhan et Shenzhen impliquant 340 patients, il a été noté que ceux-ci sont devenus négatifs pour le virus après une médiane de quatre jours (contre 11 pour le placeco).
"Il présente un haut degré de sécurité et est clairement efficace dans le traitement", a déclaré Zhang Xinmin, un responsable du ministère chinois de la science.
Par contre il n'agirait que sur des formes modérées de la maladie.
En France, en s'asseyant sur toute la déontologie, le virologue marseillais Didier Raoult, a présenté au public, sans publication préalable, sans consultation de pairs, des résultats qu'il annonce spectaculaires, avec l'hydroxychloroquine, un antipaludique bon marché. Il s'est inspiré des travaux préalables de scientifiques chinois sur la chloroquine (nivaquine).
Des annonces à accueillir avec la plus grande prudence !!!!
Rappelons que Didier Raoult s'est déjà singularisé en dénonçant le plan vaccinal du gouvernement et en ne prenant pas aux sérieux la résistance aux antibiotiques mise en avant par toutes les sommités mondiales en infectiologie.
PS : 22 03 2020
Un essai clinique européen -DISCOVERY- destiné à évaluer quatre traitements expérimentaux contre le Covid-19 démarre aujourd’hui.
Coordonné par l’Inserm (France) dans le cadre du consortium Reacting, cet essai inclura au moins 800 patients français atteints de formes sévères du COVID-19. A court terme, Il est prévu d’inclure 3200 patients européens incluant la Belgique, les Pays-Bas, le Luxembourg, le Royaume uni, l’Allemagne et l’Espagne.
L’essai DISCOVERY démarre avec cinq modalités de traitement :
- soins standards
- soins standards plus remdesivir,
- soins standards plus lopinavir et ritonavir,
- soins standards plus lopinavir, ritonavir et interféron beta
- soins standards plus hydroxy-chloroquine.
L’attribution des modalités de traitement se fera de façon randomisée, c’est à dire aléatoire, mais patients et médecins sauront quel traitement est utilisé (on parle alors d’essai ouvert). L’analyse de l’efficacité et de la sécurité du traitement sera évaluée 15 jours après l’inclusion de chaque patient.
Comment fonctionne un vaccin ?

Comprendre comment un virus pénètre dans les cellules est fondamental pour la recherche de médicaments ou même d'un vaccin contre ce virus .
Pour infecter un hôte humain les virus doivent pouvoir pénétrer dans les cellules humaines individuelles. Ils utilisent pour cela la machinerie de ces cellules pour produire des copies d'eux-mêmes, se répliquer, puis se propager
En deux publications dans la revue Science, une équipe de recherche de l'Université du Texas à Austin a décrit la minuscule clé moléculaire du SARS-CoV-2, qui permet au virus d'entrer dans la cellule (cette clé est appelée protéine de pointe, ou protéine S), puis la structure de la protéine réceptrice ACE2 (qui se trouve à la surface des cellules respiratoires). Ils ont décrit comment ACE2 et la protéine de pointe interagissent. En d'autres termes comment la clé et la serrure fonctionnent.
C'est un résultat formidable, qui a été obtenu en un temps record.
Ces chercheurs ont découvert également que la liaison moléculaire entre la protéine de pointe de SARS-CoV-2 et ACE2, ressemble assez au schéma de liaison du coronavirus qui a provoqué l'épidémie de SRAS en 2003. La différence ne se joue que sur quelques acides aminés et il semble que cette modeste modification permette une plus forte adhérence entre les deux protéines, ce qui expliquerait la forte contagiosité de ce virus.
La protéine de pointe pourrait être une cible pour le développement rapide d’antigènes vaccinaux et de traitements
Le vaccin Moderna dont il est question ci-dessus, est une molécule d'ARN. Il contient l'information génétique de la protéine de pointe dans l' "ARN messager".
Comme de nombreux autres vaccins contre le SRAS-CoV-2 en cours de développement, il est conçu pour entraîner le système immunitaire à fabriquer des anticorps qui reconnaissent et bloquent la protéine de pointe que le virus utilise pour pénétrer dans les cellules humaines.
Protéine de pointe : voir ci-après
Mais cela ne pourrait constituer qu'une première étape ; un vaccin efficace contre le SRAS-CoV-2 pourrait devoir inciter le corps à générer des anticorps qui bloquent d'autres protéines virales, par exemple, ou à produire des cellules T capables de reconnaître et de tuer les cellules infectées.
SRAS-CoV-2, quel vaccin ?

Evidemment c'est la question préalable à toute vaccination.
Des travaux fragmentaires ont été publiés concernant d'autres coronavirus, tels que les quatre qui causent certains rhumes courants. Au vu de ces résultats, la plupart des chercheurs pensent que les personnes qui se seront remises d'une infection par le SRAS-CoV-2 seront protégées de la réinfection pendant un certain temps.
Une publication très récente (en préimpression), publiée en ligne le 14 mars par une équipe basée en Chine, montre que deux macaques rhésus ( Macaca mulatta) qui avaient guéri d'une infection par le SRAS-CoV-2, ne semblent pas avoir été réinfectés lorsque les chercheurs les ont exposés au virus une deuxième fois, quatre semaines après leur exposition initiale.
Maintenant reste à connaître la durée de cette immunité. Pour les coronavirus qui provoquent les rhumes, elle est de courte durée, même pour les personnes qui ont des niveaux élevés d'anticorps contre ces virus.
Des travaux concernant des personnes rescapées de l'épidémie du MERS, montrent que leurs anticorps contre le virus chutent rapidement. Les mêmes auteurs indiquent que les anticorps du SRAS-CoV sont toujours présents dans le corps, 15 ans après l'infection. Mais il n'est pas précisé si cette réponse immunitaire est suffisante pour empêcher la réinfection.
SRAS-CoV-2 ; une immunité peut-elle être acquise ?
Les coronavirus doivent leur nom à la forme de couronne qu’ont les protéines qui les enrobent.
Ils font partie d’une vaste famille de virus, dont certains infectent différents animaux, d'autres l'homme. Ils sont susceptibles d’être à l’origine d’un large éventail de maladies.
Ces virus font l'objet de recherches intensives dans de nombreux laboratoires.
L'institut Pasteur travaille sur ces virus, non pour les disséminer, comme un crétin malfaisant a voulu le faire croire sur le Net, mais pour les combattre.
Chez l’homme, les maladies qu'ils provoquent vont du rhume banal à une infection pulmonaire sévère, responsable d’une détresse respiratoire aiguë.
Deux épidémies mortelles sont déjà survenues au 21e siècle, impliquant des coronavirus émergents, hébergés par des animaux et soudain transmis à l’homme :
- le SRAS-CoV (2002-2003), ou coronavirus à l’origine d’un syndrome respiratoire aigu sévère (SRAS), apparu en Chine : plus de 8 000 cas ont été recensés dans 30 pays et 774 personnes sont décédées (soit près de 10% de mortalité).
- le MERS-CoV (2012-2013), ou coronavirus du syndrome respiratoire du Moyen-Orient, ainsi appelé car il a été détecté pour la première fois en Arabie saoudite. 1 589 cas et 567 décès dans 26 pays ont été enregistrées (soit un taux de mortalité d’environ 30%).
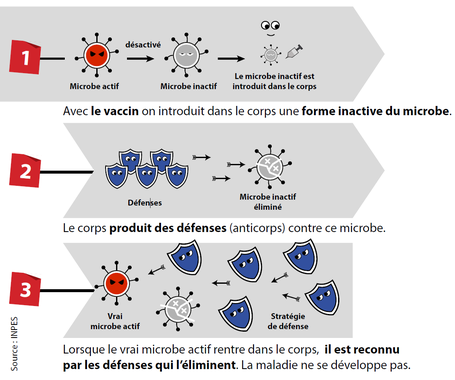
Les vaccins aident une personne à générer une réponse immunitaire contre une infection sans être préalablement exposée au pathogène.
Le vaccin prépare donc le corps à affronter une maladie donnée en utilisant son propre système immunitaire. Les vaccins ne contiennent pas le virus (ou la bactérie) vivant, mais dans une forme affaiblie ou fragmentaire.
Certes, comme les médicaments, les vaccins peuvent, chez certaines personnes, provoquer des réactions désagréables, mais il n’y a aucune preuve ou suspicion de preuve démontrant que les vaccins sont impliqués dans des maladies graves (la sclérose en plaques par exemple), comme les mêmes imbéciles l'affirment sur les réseaux sociaux.
Face au coronavirus qui fait tant de ravages actuellement, il était donc logique, que, dès le départ de la pandémie, des recherches de vaccins candidats soient lancées.
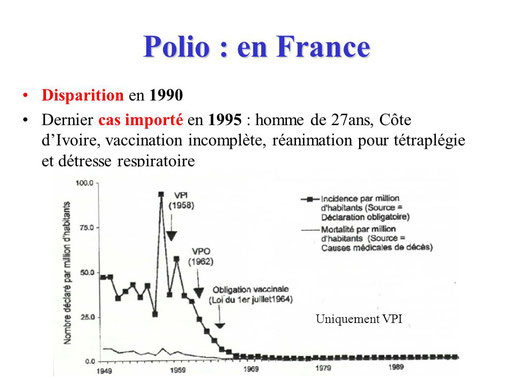
N'en déplaise aux imbéciles et aux illuminés qui font campagne contre les vaccins, ceux-ci, depuis des siècles, ont préservé des centaines de millions de vie.
Ces crétins fervents nient, que des maladies redoutables, comme la diphtérie, le tétanos, la poliomyélite et beaucoup d'autres, ont été rayés de la carte, grâce à la vaccination.
Ils se gardent bien de se vanter du fait, que si une maladie redoutable comme la rougeole refait surface (150 000 décès dans le monde en 2018 selon l'OMS), c'est grâce à leur criminelle activité.
Enfin, si les épidémies de grippe font tant de morts chaque année en France, c'est que la couverture vaccinale des personnes à risque et des plus de 65 ans, n'atteint péniblement que 50% dans ce pays.
Cette semaine à Seattle (USA), le premier lot d'une douzaine de volontaires sains, a reçu un vaccin dans un essai de sécurité de phase 1, avec l'aval du gouvernement fédéral américain.
Il s'agit d'un candidat vaccin développé par Moderna, une société basée à Cambridge, dans le Massachusetts.
Inovio Pharmaceuticals à Plymouth Meeting (Pennsylvanie) est aussi sur le coup.
Evidemment, c'est une procédure inhabituelle et risquée. Normalement en phase 1, les essais d'innocuité se font sur l'animal.
Certains scientifiques critiquent cette précipitation.
Les études sur des personnes infectées et des modèles animaux, devraient suivre, si tout va bien. Inovio prévoit de démarrer ces essais en avril prochain.
ICI une publication détaillée avec un tableau exhaustif des essais en cours.
SRAS-CoV-2 ; à la recherche d'un vaccin
20 - 03 - 2020
