On peut trouver sur la revue Nature en ligne un dossier très complet sur le cancer de la prostate qui est le deuxième cancer le plus commun (en moyenne) après le cancer du poumon (qui provoque cependant quatre fois plus de décès).
Le dépistage systématique du cancer de la prostate, notamment par le dosage de l'antigène prostatique spécifique (PSA) est l'objet de controverses, car s'il a conduit à la découverte de cancers à des stades précoces - donc plus faciles à traiter -, il s'est accompagné d'un fort accroissement d'interventions mutilantes sur des tumeurs qui ne le justifiaient pas (tumeurs non agressives à évolution lente).
Parmi les nouvelles stratégies de prévention, un nouvel outil, appelé indice de santé de la prostate (PHI), qui mesure trois types de PSA a fait son apparition. Selon certaines études, le PHI est trois fois plus précis que le test PSA standard. D'autres biomarqueurs sont aussi ciblés.
De plus en plus l'IRM multiparamétrique remplace la biopsie (rarement sans conséquences), en première intention, après un test positif.

Si un cancer est détecté les oncologues utilisent le score selon Gleason pour évaluer la gravité de l'atteinte des tissus prostatiques.
Une échelle de 1 à 10 permet de classer la façon dont les cellules malignes apparaissent.
Un score de Gleason de 5 et moins ne nécessite généralement aucune intervention ; un score de 8 ou plus doit conduire à un traitement immédiat.
Le problème est que la plupart des tumeurs de la prostate se situent entre 6 et 7.
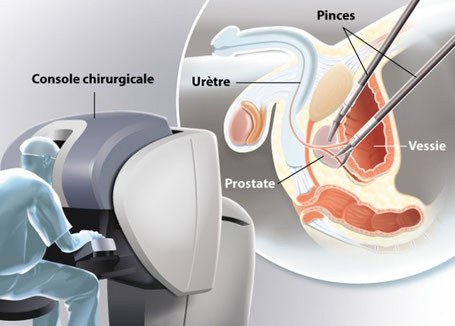
Dans les cas les plus graves il faut donc opérer.
Aux USA, 80% de ces opérations sont réalisées avec des robots (moins de 20% en France) car il existe de très nombreux chirurgiens formés à ces techniques.
En France, en 2013, 80 robots Da Vinci seulement étaient en service et les incidents opératoires étaient plus nombreux qu'aux USA du fait, le plus souvent, d'une formation insuffisante du chirurgien.
