- AVANT-PROPOS
- A la UNE
- PRESENTATION
- ACTUALITE SCIENTIFIQUE et TECHNOLOGIQUE
- ACTUALITE ARTISTIQUE
- BLOG
- CONSCIENCE
- PLANETE VIVANTE
- SCIENCES
- Sciences et histoire
- Science et politique
- Science/conscience
- Médecine de demain
- Le COVID-19
- COVID-19 - Journal d'une pandémie - 1 -
- COVID-19 - Journal d'une pandémie - 2 -
- COVID-19 - Journal d'une pandémie - 3 -
- COVID-19 - Journal d'une pandémie - 4 -
- COVID-19 - Journal d'une pandémie - 5 -
- COVID-19 - Journal d'une pandémie -6 -
- COVID-19 - Journal d'une pandémie - 7
- COVID-19 - Journal d'une pandémie - 8
- COVID -19 - Journal d'une pandémie - 9
- COVID-19 - Journal d'une pandémie - 10
- COVID-19 - Journal d'une pandemie - 11
- Arts et sciences
- L'homme debout
- Les débuts de la sagesse
- L'épopée scientifique
- Chimie, vivant... une si longue histoire !
- Introduction : 52 choses que je sais d'elle
- Sommaire
- 1 - Premiers pas
- I - A l'origine
- II - De la tetrasomia et l'alchimie à la chimie moderne
- III - al-kimiya
- IV - Alchimie : de l'aube à la fin de la Renaissance
- V - De l'(al)chimie à la chimie : une question de méthode ?
- VI - L'alchimie selon Newton, première partie
- VII - L'alchimie selon Newton, deuxième partie
- 2 - La chimie des Lumières
- XI - Chimie au siècle des Lumières - Introduction
- XII - Chimie au siècle des Lumières- Les affinités électives
- XIII - Diderot et la chimie
- XIV - Diderot - La chimie, pourquoi ?
- XV- Diderot chimiste
- XVI- La chimie et le Rêve de D'Alembert
- 3 - La chimie du vivant
- X - Chimie et Vivant - Introduction
- XIX - La génération spontanée
- XX - Fermentation : duel à 3 !
- XXI - Stéréochimie : clé du Vivant
- XXII - Homochiralité et origine de la vie
- XXIIc - Origine de la vie : état des lieux... provisoire
- XXIIb - Des biopolymères aux premiers organismes vivants
- XXIII- Stéréochimie et activité biologique
- XXIV - Chimie du cerveau - 1- Un cerveau, trois cerveaux, des cerveaux...
- XXV - Chimie du cerveau - 2 - Les neurotransmetteurs, messagers chimiques
- XXVI- Chimie du cerveau -3- Rôle des différents neurotransmetteurs
- XXXIV - Odorat, Odeurs et parfums
- XXXV- Bonnes et mauvaises odeurs
- XXXVI - Chimie et parfums
- XLIII - Chimie et couleur -1- De colore
- XLIV - Chimie et couleur -2- Couleurs végétales
- XLV - Chimie et couleur -3- : chimiothérapie et colorants
- XL- a - ADN, ARN, protéines
- XL- b - Chimie supramoléculaire
- XXXIX- Chimie et Synthetic Biology
- XLVI - Du génome au protéome
- 4 - Chimie et médecine
- VIII - Chimie et médecine : d'Hippocrate à Néron
- IX - Chimie et opium : voyages, voyages !
- XVII- Médecine et Chimie à Montpellier avant la Révolution
- XVIII - Le vitalisme de l'Ecole de Montpellier
- XXIX - Le médicament aujourd'hui
- XXVII - Autour de la sérotonine
- XXVIII - L'ocytocine
- XXX - Chimie, médecine, nanotechnologies
- L - Chimie et dopage -1- La chimie au service du dopage
- LI - Chimie et dopage - 2 - Les outils du chimiste contre le dopage
- XLIX - Image magnétique - 3 - de l'IRM au patient numérique
- 5 - La chimie moderne et ses hommes
- XXXI - Mendeleïev : un tableau de maître !
- XXXII - Mendeleïev : -2- Un chimiste russe au XIXème siècle
- XXXIII - Mendeleïev -3- Le fin mot de l'histoire
- XLI - Paul Sabatier, chimiste languedocien, prix Nobel 1912
- XLII - Victor Grignard, prix Nobel 1912
- XLVII - Image magnétique - 1 - Une histoire de spin
- XLVIII - Image magnétique - 2 - Mais que vient faire le chimiste dans cette galère ?
- 6 - Chimie : bonnes et mauvaises pratiques
- XXXVII- Du mauvais usage de la chimie
- XXXVIII- La chimie passe au vert
- Pour conclure
- Postface - Nylon by DuPont de Nemours
- Nylon... - Part A
- Nylon... - Part B
- Nylon... - Part C
- Nylon... - Part D
- La beauté des mathématiques
- Les sciences vers La Science
- La révolution numérique
- CRISPR-Cas9 : l'édition de gènes
- L'ombre de Frankenstein
- VOIR
- RECHERCHE, CONTACT
27 décembre 2021
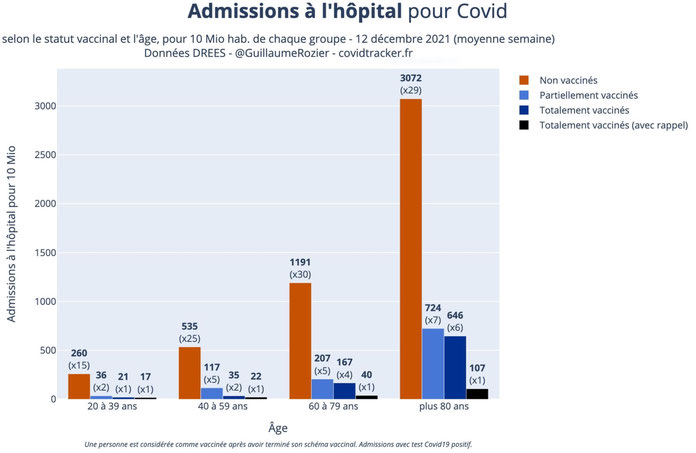
Des chiffres éloquents !
A destination des imbéciles, des aveugles et des sourds qui se laissent abuser par les sirènes complotistes !
Mi-décembre 2021 - Source COVIDTRACKER
NEWS
Maintien d'une immunité malgré la chute des anticorps.
La baisse du taux d'anticorps ne signifie pas la fin de la protection vaccinale.
Une étude très sérieuse publiée dans Science Médecine Translationnelle, sur le variant Beta, montre que malgré la perte de reconnaissance des épitopes CD4 immunogènes, les réponses des lymphocytes T CD4 et CD8 sont globalement préservées.
Ces observations peuvent expliquer pourquoi plusieurs vaccins ont conservé la capacité de protéger contre le COVID-19 sévère même avec une perte substantielle de l'activité des anticorps neutralisants contre le Beta.
19 décembre 2021
Vaccination : état des lieux au 15 décembre 2021

Dans un article très complet, la revue Nature fait le point après un an de vaccination contre le COVID.
Cette vaccination bat tous les records, en terme de délais de mise au point (et d'efficacité).
Le tableau ci-contre est particulièrement éloquent !
Evidemment cela est dû au travail très en amont sur les ARNm qui ont permis d'adapter très rapidement un principe déjà au point.
On estime que ce développement et ce déploiement étonnamment rapides ont sauvé au moins 750 000 vies rien qu'aux États-Unis et en Europe.
Néanmoins il existe quelques bémols :
- l'insuffisance du nombre de vaccinés liés aux campagnes de quelques illuminés pervers dans les pays riches et à l'absence de moyens dans les pays pauvres, permet au virus de muter régulièrement pour tenter de contourner les immunités acquises,
- la durée de l'efficacité des défenses par la production d'anticorps baisse assez rapidement. Cependant il semblerait que d'autres mécanismes de défense perdurent plus longtemps, comme les cellules tueuses (T).
Inégalités d'accès à la vaccination

Plus de huit milliards de doses, principalement de huit vaccins de pointe, ont désormais été administrées dans le monde (voir ci-dessous).
Dans les pays les plus vaccinés au monde, comme les Émirats arabes unis, le Chili et Cuba, plus de 200 doses ont été administrées pour 100 personnes, mais à l'opposé de l'échelle, dans des endroits comme la Tanzanie, l'Afghanistan et la Papouasie-Nouvelle-Guinée, moins de 20 personnes sur 100 ont reçu au moins une dose.
En moyenne, dans les pays à revenu élevé, 83% des populations éligibles ont eu au moins une injection, mais dans les pays à faible revenu, ce chiffre tombe à 21%.
Sur cette image on voit que l'Afrique est le parent pauvre de la vaccination.
Les experts affirment que nous ne sortirons pas de la pandémie avec de telles disparités.
Selon l'OMS :
"Les vaccins ont eu un impact énorme sur la prévention des décès et le retour à la normale des économies du pays"
« Dans les pays à couverture élevée, les infections ont été découplées des décès, de sorte que même avec de nouvelles poussées d'infection, les décès sont restés faibles. »
Ventilation des principaux vaccins administrés
Efficacité dans le temps des différents vaccins

Rapidement, les chercheurs ont identifié un trio de « variants préoccupants » du SRAS-CoV-2. Alpha, Beta et Gamma ont sévi de la fin de 2020 au début de 2021.
Ils semblaient se propager plus rapidement que les lignées virales antérieures.
Des études en laboratoire et une épidémiologie réelle ont confirmé que les vaccins restaient très efficaces contre le plus répandu des trois, Alpha, identifié au Royaume-Uni.
Par contre Beta et Gamma – repérés pour la première fois en Afrique du Sud et au Brésil, respectivement – faisaient apparaître une efficacité réduite de certains vaccins, en particulier ceux basés sur des vecteurs viraux, tels que le vaccin Oxford-AstraZeneca, ou sur des virus inactivés, tels que ceux développés en Chine et en Inde.
Delta, désigné comme variant préoccupant en mai, est actuellement responsable de la plupart des nouvelles infections dans le monde. Il a conduit à accélérer les études sur la durée de l'immunité conférée par les vaccins.
Les vaccins à ARNm restent une excellente protection contre les formes graves du COVID provoquées par Delta, mais cette immunité a une durée limitée dans le temps, du moins en ce qui concerne les infections.
Décroissance de l'immunité (taux d'anticorps)

On connait maintenant assez bien le schéma de décroissance de l'immunité vaccinale face à Delta.
Sur le graphique ci-contre, on observe qu'à 120 jours tous les vaccins ont perdu une partie notable de leur efficacité face à l'infection.
Il semblerait cependant que globalement le vaccin de Moderna (plus fortement dosé) protège davantage dans le temps que son concurrent de BioNTech/Pfizer.
Néanmoins, la plupart des états ont décidé d'accélérer les campagnes d'injection d'une 3ème dose, 4 à 6 mois après la deuxième dose.
Actuellement les chercheurs cherchent à déterminer comment ces différents vaccins résisteront à l'Omicron à propagation très rapide, désigné comme variant préoccupant fin novembre.
Une étude préliminaire du Royaume-Uni a révélé que deux doses de vaccin offrent peu de protection contre l'infection par Omicron mais qu'une troisième dose a fait remonter l'efficacité du vaccin à plus de 70 % contre la contamination. Les chercheurs s'attendent à ce que les vaccins continuent à prévenir les maladies graves causées par ce variant, sans pouvoir encore avancer des chiffres fiables.
L'effet de la vaccination des enfants

Désormais, le déroulement de la pandémie pourrait non seulement être déterminé par de nouveaux variants, mais également par la rapidité avec laquelle les vaccins atteindront une autre grande partie de la population mondiale qui n'a pas encore été vaccinée : les enfants.
En 2021, le variant hautement transmissible Delta a provoqué une forte augmentation des cas pédiatriques dans le monde.
Bien que seule une proportion relativement faible d'enfants développent une maladie grave, cela se traduit toujours par un nombre considérable de cas dramatiques dans le monde.
Aux États-Unis – où les enfants représentent le plus grand nombre de cas de COVID-19 de tous les groupes d'âge depuis fin octobre – la Food and Drug Administration (FDA) a approuvé le vaccin Pfizer/BioNTech début novembre. Depuis lors, plus de cinq millions d'enfants ont reçu une dose.
L'Europe et la France viennent à leur tour de donner le feu vert pour la vaccination des enfants.
Le 9 novembre 2021 les auteurs d'un article dans le très sérieux The New England Journal of Medicine concluaient ainsi :
" Un schéma de vaccination Covid-19 consistant en deux doses de 10 μg de BNT162b2 administrées à 21 jours d'intervalle s'est avéré sûr, immunogène et efficace chez les enfants de 5 à 11 ans."
Fin décembre, le CDC américain devrait faire un bilan sur cette campagne de vaccination. Actuellement aucun effet indésirable sérieux n'a été signalé.
L'impact de la vaccination des enfant sur la pandémie fait l'objet de nombreuses modélisations. Les premiers résultats montrent que dans toutes les hypothèses les avantages de la vaccination de cette population d'enfants pourraient être importants, en particulier au cas ou de nouveaux variants apparaîtraient.
A noter que l'essai Pfizer d'un vaccin dilué 10 fois sur des enfants de 2 à 5 ans n'a pas été probant.
Les vaccins à venir
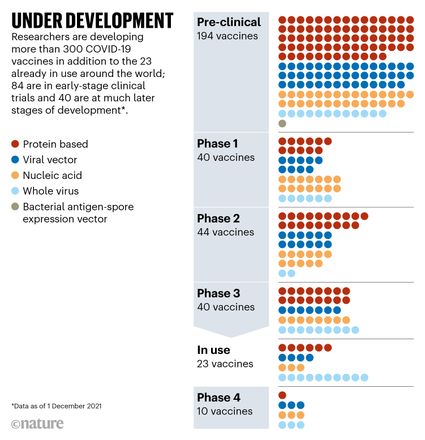
Partout dans le monde des équipes de recherche s'activent pour mettre à disposition de nouveaux vaccins.
Ce sont près de 200 vaccins qui sont encore testés dans des études en laboratoire et sur des animaux et une quarantaine qui font l'objet d'essais cliniques internationaux de grande envergure.
Voir le tableau ci-contre
Certains de ces vaccins de nouvelle génération, pourraient présenter des avantages clés par rapport à ceux actuellement disponibles.
Notamment, les vaccins protéiques - dont j'ai déjà beaucoup parlé - qui utilisent des fragments de protéine Spike du SRAS-CoV-2 pour stimuler le système immunitaire. Ils promettent d'être plus faciles à produire et à transporter que certains vaccins existants.
En particulier, deux vaccins protéiques fabriqués par Novavax, à Gaithersburg, Maryland, et Clover Biopharmaceuticals à Chengdu, Chine, seront essentiels pour atteindre l'objectif de l'initiative COVID-19 Vaccines Global Access (COVAX) de distribuer deux milliards de doses aux pays à faible revenu.
Malheureusement Sanofi et GSK viennent d'annoncer un nouveau retard dans l'élabotation de ce type de vaccin. Les deux sociétés patinent dans la réalisation de la phase 3.
News
Un nombre croissant de recherches préliminaires suggère que les vaccins Covid utilisés dans la plupart des pays du monde n'offrent presque aucune défense contre l'infection par la variante hautement contagieuse d'Omicron.
Tous les vaccins semblent toujours offrir un degré de protection important contre les maladies graves causées par Omicron, ce qui est l'objectif le plus crucial. Mais seuls les vaccins Pfizer et Moderna, lorsqu'ils sont renforcés par un rappel, semblent avoir un certain succès pour arrêter les infections, et ces vaccins ne sont pas disponibles dans la plupart des pays.
Malheureusement même les vaccins à ARNm dans leur version actuelle, ne pourront venir à bout de la pandémie.
Les chercheurs de ces laboratoires travaillent à marche forcée pour produire un vaccin adapté aux mutations de la protéine Spike de Omicron.
Les autres vaccinations – y compris ceux d'AstraZeneca, Johnson & Johnson et les vaccins fabriqués en Chine et en Russie – font peu ou rien pour arrêter la propagation d'Omicron, selon les premières recherches.
08 décembre 2021
Pfizer et BioNTech font le point sur la variante Omicron
- Des études préliminaires en laboratoire démontrent que trois doses du vaccin Pfizer-BioNTech COVID-19 neutralisent la variante Omicron (lignée B.1.1.529) tandis que deux doses montrent des titres de neutralisation considérablement réduits
- Les données indiquent qu'une troisième dose de BNT162b2 augmente les titres d'anticorps neutralisants de 25 fois par rapport à deux doses contre la variante Omicron ; les titres après la dose de rappel sont comparables aux titres observés après deux doses contre le virus de type sauvage qui sont associés à des niveaux de protection élevés
- Étant donné que 80 % des épitopes de la protéine de pointe reconnus par les cellules T CD8+ ne sont pas affectés par les mutations du variant Omicron, deux doses peuvent toujours induire une protection contre une maladie grave.
- Les sociétés continuent de faire avancer le développement d'un vaccin spécifique à une variante pour Omicron et s'attendent à ce qu'il soit disponible d'ici mars au cas où une adaptation serait nécessaire pour augmenter encore le niveau et la durée de la protection.
Le 25 novembre, les sociétés ont commencé à développer un vaccin COVID-19 spécifique à Omicron. Le développement se poursuivra comme prévu dans le cas où une adaptation vaccinale serait nécessaire pour augmenter le niveau et la durée de protection contre Omicron. Les premiers lots du vaccin à base d'Omicron peuvent être produits et devraient être prêts à être livrés dans les 100 jours, en attendant l'approbation réglementaire.
Les sociétés ont précédemment annoncé qu'elles prévoyaient de produire quatre milliards de doses de BNT162b2 en 2022, et cette capacité ne devrait pas changer si un vaccin adapté est requis.
Des résultats corroborés par d'autres travaux préliminaires
Les résultats des quatre équipes distinctes suggèrent tous qu'Omicron atténue la puissance des anticorps neutralisants plus largement que toute autre variante du SRAS-CoV-2 en circulation. Mais l'ampleur de l'impact d'Omicron variait entre les différentes études, qui examinaient le sang de personnes ayant des antécédents de vaccination et d'infection différents.
Une étude menée par le virologue Alex Sigal, à l'Institut africain de recherche en santé à Durban, en Afrique du Sud, a révélé que le sérum - la partie du sang contenant des anticorps - de 12 personnes qui ont reçu le vaccin Pfizer-BioNtech était 40 fois moins puissant contre Omicron . en moyenne, par rapport à une souche antérieure de SARS-CoV-2. C'était similaire à deux autres études : l'une rapportée par Pfizer et BioNtech dans un communiqué de presse du 8 décembre (voir ci-dessus), et l'autre publiée sur Twitter par la virologue Sandra Ciesek de l'Université Goethe de Francfort, en Allemagne.
02 décembre 2021
News
1 - La 3ème dose - Un effet spectaculaire sur Delta
Selon la première étude exhaustive des effets d'une troisième injection, publiée ce jeudi dans la célèbre revue britannique The Lancet, la plupart des vaccins induisent une forte réponse immunitaire, sans aucun problème de sécurité ; les injections d'ARNm de Moderna et Pfizer-BioNTech provoquant les réponses les plus importantes.
Ainsi avec un rappel Moderna une augmentation de 1 000 pour cent a été noté pour les niveaux d'anticorps. Les cellules T, qui constituent la deuxième ligne de défense, sont également notablement augmentées.
La plupart des boosters utilisés dans l'étude ont élevé des anticorps à un niveau qui équivaudrait à au moins 90 % de protection contre l'infection.
2 - Omicron - Pourquoi parler pour ne rien dire ?
Nous ne saurons pas, avant deux semaines, si ce variant est plus contagieux ou plus dangereux. Mais il fait vendre... du vent !
J'ai déjà écrit plusieurs fois que l'apparition d'un variant contournant (pour tout ou partie) les immunités acquises (par maladie ou vaccin) était pratiquement inéluctable. Les chercheurs travaillent d'arrache-pied sur cette hypothèse en modélisant des protéines Spike, pour se préparer à synthétiser des vaccins à ARNm adaptés à l'émergence de ce type de variants.
Il faudrait compter entre 4 à 5 mois pour que ces vaccins puissent être déployés massivement (chez les riches !).
3 - La vaccination OBLIGATOIRE ? Une évidence !
Depuis bien longtemps je plaide pour cette obligation qui est défendue par beaucoup de virologues et d'épidémiologistes renommés. Il est évident que c'est une issue qui ne pourra pas être évitée, au moins pour toute une partie de la population.
Mais le courage n'est pas la qualité première des hommes politiques et la peur de contrarier une petite minorité de rebelles, prévaut sur la nécessité d'épargner des milliers de vies.
Dans un premier temps, notre gouvernement pourrait supprimer le passe sanitaire et le remplacer par un passe vaccinal.
4 - Médicaments - L'espoir vient encore de Pfizer
Un comité de scientifiques indépendants américains s’est prononcé mardi en faveur (avec 13 voix pour et 10 contre) de la pilule anti-Covid de Merck (le molnupiravir ) pour soigner certains adultes à risque, ouvrant la voie à son autorisation probable aux États-Unis dans les jours à venir.
Les résultats complets de l’essai clinique sur 1400 participants ont montré une réduction de 30 % du taux d’hospitalisation et de décès chez les patients à risque.
Un résultat intéressant, mais qui limite les espoirs mis dans ce médicament.
Le salut pourrait encore venir de Pfizer qui a demandé à la mi-novembre, à la Food and Drug Administration d'autoriser sa pilule antivirale pour traiter les personnes atteintes de Covid-19 qui courent un risque élevé de tomber gravement malades
Le médicament, qui serait vendu sous le nom de marque Paxlovid, réduit le risque d'hospitalisation ou de décès de 89 %, lorsqu'elle est administrée dans les trois jours suivant le début des symptômes. Elle pourrait être disponible d'ici quelques semaines si l'autorisation est accordée. Il est destiné à être délivré en pharmacie.
Le Paxlovid est la deuxième pilule antivirale à montrer son efficacité contre le Covid. Elle devrait toucher beaucoup plus de patients que les autres médicaments, généralement administrés par perfusion.
Le gouvernement américain a commandé 10 millions de doses de l'antiviral oral de Pfizer pour 5,29 milliards de dollars.
24 novembre 2021
Pourquoi il va falloir vacciner les enfants
A l'approche de l'hiver, la pandémie flambe. En Europe le taux de contamination atteint de nouveaux records, les hôpitaux sont sous tension.
Pourquoi ?
Les vaccins
1 - Seulement 75% de vaccinés en France - qui possède un des taux de vaccination parmi les plus élevés en Europe - cela veut dire que plus de 15 millions d'individus sont à la merci du virus.
2 - Si la vaccination reste très efficace pour prévenir les formes graves, la protection vis à vis de l'infection baisse avec le temps. On estime qu'aujourd'hui elle réduit de 50% le risque de contamination.
Pour rendre la vaccination totalement efficace, il faudrait la rendre obligatoire pour tous - y compris les enfants- et imposer la dose de rappel à 6 mois.
Les gestes barrières
Nous nous relâchons beaucoup. Le port du masque devrait être obligatoire dans tous les lieux confinés ; on sait aujourd'hui que c'est en intérieur que se produisent la plupart des contaminations via des aérosols.
Vaccination des enfants : quels bénéfices pour quels risques ?

Les Centers for Disease Control and Prevention (CDC) des États-Unis ont recommandé le vaccin à ARN messager (ARNm) COVID-19 de Pfizer pour les enfants âgés de 5 à 11 ans, soit 28 millions d'enfants.
D'autres pays ont pris - ou vont prendre - le même chemin.
Evidemment cela peut inquiéter certains parents.
Sans vaccination, il est probable que presque tout le monde, y compris les jeunes enfants, sera infecté par le coronavirus 2 du syndrome respiratoire aigu sévère (SRAS-CoV-2) à un moment de sa vie. Ainsi, la question pour les parents et les soignants est la suivante : qu'est-ce qui est pire, la vaccination ou l'infection naturelle ?
Les faits
Aux États-Unis au début de 2020, les enfants représentaient moins de 3 % des cas ; aujourd'hui, ils représentent plus de 25 %. Plus de 6 millions d'enfants américains ont été infectés par le SRAS-CoV-2, dont 2 millions âgés de 5 à 11 ans. Fin octobre 2021, environ 100 000 enfants par semaine étaient infectés.
Sur les dizaines de milliers d'enfants qui ont été hospitalisés, environ un tiers n'avaient aucun problème médical préexistant, et beaucoup ont eu besoin de l'unité de soins intensifs. Près de 700 enfants sont morts du COVID-19, plaçant l'infection au SRAS-CoV-2 parmi les 10 principales causes de décès chez les enfants américains. Aucun enfant n'est décédé des suites de la vaccination.
Bien qu'il soit vrai que la plupart des enfants souffrent d'une maladie asymptomatique ou bénigne, certains tomberont très malades et un petit nombre mourra.
Les tests
De nombreux parents craignent que le vaccin à ARNm de Pfizer n'ait pas été testé de manière adéquate chez les jeunes enfants. Dans une étude portant sur environ 2400 enfants âgés de 5 à 11 ans, réalisée lorsque la variante Delta était la souche dominante, l'efficacité du vaccin était de 90,7 % contre la maladie symptomatique. Cependant, l'étude de phase 3 de Pfizer chez les adultes a impliqué environ 40 000 participants.
La myocardite
Dans les études post-autorisation, une myocardite s'est produite chez environ 5 pour 1 000 000 de personnes recevant des vaccins à ARNm COVID-19, peut-être jusqu'à 1 pour 10 000 chez les jeunes hommes.
Mais le contexte est important. La myocardite associée au vaccin a été relativement bénigne et autolimitée, un résultat fondamentalement différent des effets cardiaques associés au COVID-19 aigu ou au syndrome inflammatoire multisystémique, qui impliquent généralement un dysfonctionnement cardiaque et nécessitent des soins intensifs.
De plus, tant en Israël qu'aux États-Unis, l'incidence de la myocardite chez les enfants de 12 à 15 ans recevant des vaccins à ARNm est inférieure à celle des 16 à 25 ans. Et parce que la dose d'ARNm de Pfizer est un tiers de celle donnée aux adolescents plus âgés, la myocardite dans le groupe d'âge plus jeune sera probablement encore plus rare.
Le confinement des enfants
La myocardite n'est qu'un élément de l'analyse risques-avantages. Les enfants ont besoin d'aller à l'école, de jouer avec des amis et de participer à des activités parascolaires pour leur développement social et émotionnel. C'est leur vie.
Jamais les psychiatres n'ont vu autant d'enfants en consultation.
CONCLUSION
L'analyse du bénéfice-risque de la vaccination chez les jeunes enfants est donc clairement en faveur de la vaccination, même si un petit nombre d'entre-eux est actuellement touché par les formes graves.
Cela épargnera la vie de centaines d'enfants dans ce pays et contribuera à contenir l'expansion de la pandémie.
En janvier, ce seront des millions d'enfants qui auront été vaccinés dans le monde. Les éventuels effets secondaires auront pu être analysés sérieusement.
La France et les pays européens pourront alors prendre une décision sereinement.
LIRE : COVID-19 vaccines for children, SCIENCE•18 Nov 2021•Vol 374, Issue 6570•p. 913•
16 novembre 2021
Comment les vaccins COVID à base de protéines pourraient changer la donne
Des vaccins sûrs, efficaces, peu coûteux et faciles à déployer

Après les vaccins à ARNm, très efficaces, mais chers et impliquant une logistique hors de portée des pays pauvres, le temps est-il venu pour ces vaccins à protéines, annoncés depuis des mois ?
Ces vaccins s’appuient sur la même technologie que celle utilisée pour certains vaccins employés contre la grippe saisonnière (Sanofi par exemple).
La protéine de la grippe est remplacée par une protéine présente sur la surface du SARS-CoV-2 : la fameuse protéine Spike.
Pour déclencher une réponse immunitaire protectrice, ces injections délivrent des protéines, ainsi que des adjuvants stimulant l'immunité, directement aux cellules de l'organisme, plutôt qu'un fragment de code génétique que les cellules doivent lire pour synthétiser les protéines elles-mêmes.
De nombreux laboratoires travaillent dans cette direction.
Ainsi la société de biotechnologie Novavax à Gaithersburg, dans le Maryland, se dit prête à soumettre la demande d'autorisation d'urgence pour leur vaccin à base de protéines aux autorités américaines de réglementation pharmaceutique avant la fin de l'année.
L'Indonésie a accordé au vaccin Novavax cette autorisation et des dépôts réglementaires ont déjà été déposés auprès d'agences gouvernementales en Australie, au Canada, au Royaume-Uni, dans l'Union européenne et ailleurs.
Pendant ce temps, deux fabricants de vaccins en Asie – Clover basé à Chengdu, en Chine, et Biological E à Hyderabad, en Inde, sont également en voie de déposer des dossiers auprès de diverses autorités nationales dans les semaines et les mois à venir.
Jusqu'à présent, moins de 6 % des habitants des pays à faible revenu ont été vaccinés contre le COVID-19. Les vaccins à base de protéines - avec leurs protocoles de production peu coûteux et leurs avantages logistiques, y compris la stabilité à une large gamme de températures - pourraient aider à réduire l'écart de vaccination entre les pays riches et pauvres.
Cela permettrait aussi de limiter les rebonds épidémiques que l'on observe dans l'hémisphère nord.
Le vaccin à protéine recombinante de Sanofi/GSK
Après une grossière erreur de dosage (les premiers participants aux essais ont reçu des doses qui représentaient environ un cinquième de la dose prévue !), Sanofi a dû reprendre à zéro, début 2021, les essais sur son candidat vaccin.
Le 17 mai 2021, Sanofi et GSK ont annoncé que l’essai de phase II du candidat-vaccin a entraîné la production de concentrations élevées d’anticorps neutralisants chez les adultes, toutes tranches d’âge confondues (18 à 95 ans). La forte réponse immunitaire observée après l’administration d’une seule dose chez des patients ayant déjà été infectés souligne le solide potentiel d’une vaccination de rappel.
Le 27 mai 2021, Sanofi et GSK débutent une étude internationale de phase III visant à évaluer la sécurité, l’efficacité et l’immunogénicité de leur candidat-vaccin. Plus de 35 000 volontaires âgés de 18 ans et plus seront recrutés dans différents pays, dont les États-Unis et plusieurs pays d’Asie, d’Afrique et d’Amérique latine.
Le 28 septembre 2021, Sanofi a annoncé qu’en parallèle de son essai de Phase III, le programme de développement a été élargi pour inclure une nouvelle étude sur ce vaccin comme dose de rappel potentielle. Des données précliniques récemment publiées ont montré que le candidat vaccin avait le potentiel de renforcer très significativement les réponses immunitaires, quelle que soit la plateforme technologique utilisée en primo-vaccination et contre un large éventail de variants.
Les études consacrées à la vaccination de rappel ont débuté cet été aux États-Unis, en Australie, en France et au Royaume-Uni. Les premiers résultats sont attendus à la fin du 4e trimestre de 2021. En cas de succès, le vaccin Sanofi/GSK pourrait-être candidat comme booster de rappel universel.
(voir stratégie de mix-and-match)
Le vaccin pourrait être approuvé au quatrième trimestre de 2021, sous réserve de résultats positifs de phase III et des évaluations réglementaires.
07 novembre 2021
News
1 - Quel sera l'impact de la vaccination des 5-11 ans ?
La Food and Drug Administration des États-Unis vient d'autoriser les injections pour les enfants âgés de 5 à 11 ans sur la base de données d'essais cliniques montrant que le vaccin Pfizer-BioNTech est efficace à environ 91 % pour prévenir l'infection symptomatique par le SRAS-CoV-2 pour cette population.
Environ 4 650 enfants ont participé à l'essai ; près des deux tiers ont reçu des doses de vaccin qui représentaient un tiers de celles d'un vaccin adulte (les autres ont reçu un placebo).
Les enfants ont reçu deux doses, à trois semaines d'intervalle.
Pour les enfants testés, les données montrent que le vaccin est sûr.
Pour les épidémiologistes, les modélisations montrent que même si les vaccins pour les enfants entraînaient une diminution du nombre de cas, « cela pourrait ne pas faire une énorme différence au niveau de la population si nous avons la chance de nous en tenir au variant Delta. » Mais les données montrent que si une variante préoccupante devait émerger d'ici la mi-novembre, la vaccination des enfants pourrait faire une différence significative dans l'évolution de la pandémie aux États-Unis.
2 - La pilule Pfizer médicament miracle ?
Pfizer annonce des résultats remarquables pour sa pilule (Paxlovid).
Le traitement consiste en 30 comprimés administrés sur cinq jours. Cela comprend 10 comprimés de ritonavir, un ancien médicament contre le VIH, qui aide le médicament de Pfizer à rester actif plus longtemps dans l'organisme.
Les résultats d'efficacité annoncés mardi comprenaient les données de plus de 1 200 adultes aux États-Unis et à l'étranger qui ont reçu soit le médicament de Pfizer, soit une pilule placebo après avoir contracté Covid. Les volontaires ont été recrutés entre juillet et septembre, lorsque la variante Delta se répandait dans le monde entier. Ils n'étaient pas vaccinés et présentaient au moins une caractéristique qui les rendait plus à risque de tomber gravement malades à cause du virus, comme un âge avancé ou l'obésité ou le diabète.
Le chiffre d'efficacité de 89 % de Pfizer provient du groupe de volontaires qui ont commencé le traitement dans les trois jours suivant l'apparition des symptômes. Si l'on inclut les personnes qui ont commencé le traitement le quatrième ou le cinquième jour, la pilule a réduit le risque d'hospitalisation ou de décès de 85 %.
Le Paxlovid appartient à la classe des inhibiteurs de la protéase qui sont couramment utilisés pour traiter le VIH et l'hépatite C. Le médicament est conçu pour empêcher le coronavirus de se répliquer en bloquant l'activité d'une enzyme clé que le coronavirus utilise pour se répliquer à l'intérieur des cellules.
Pfizer a également déclaré que ses études montraient que le médicament était sûr et ne provoquait pas de mutations inquiétantes.
Pfizer a déclaré qu'il s'attend à être en mesure de produire suffisamment de pilules pour plus de 180 000 personnes d'ici la fin de cette année et pour plus de 21 millions de personnes au cours du premier semestre de l'année prochaine.
3 - Un antidépresseur contre le COVID ?
Des résultats préliminaires avaient suggéré le rôle thérapeutique potentiel de la fluvoxamine pour COVID-19.
La fluvoxamine (Floxyfral) est un inhibiteur sélectif de la recapture de la sérotonine (ISRS), utilisé pour traiter des épisodes dépressifs majeurs.
Une étude parue le 27 octobre dans la revue britannique The Lancet confirme les premières publications.
Les chercheurs présentent les résultats de l'essai TOGETHER concernant des patients présentant des symptômes aigus atteints de COVID-19. Ils ont évalué l'efficacité de la fluvoxamine par rapport à un placebo dans la prévention de l'hospitalisation pour cette population.
Le traitement ( fluvoxamine,100 mg deux fois par jour pendant 10 jours) a réduit d'un tiers le risque d'hospitalisation.
24 octobre 2021
Les chercheurs se préparent à affronter une souche émergente, échappant aux immunités actuellement acquises

Pendant le dernier G7 au Royaume-Uni, le PDG de Pfizer, Albert Bourla a annoncé que ses chercheurs travaillaient d'arrache-pied sur ce sujet, avec pour objectif de préparer un vaccin adapté aux nouveaux variants en moins de 100 jours.
Evidemment, BioNTech et Moderna font de même.
Au cours des derniers mois, les laboratoires ont organisé des répétitions générales, en s'exerçant sur les variants connues du SARS-CoV-2 tels que Beta et Delta, en mettant à jour leurs vaccins et en les testant dans des études cliniques.
Pour l'instant les 3 vaccins principaux sont efficaces sur tous les variants connus. mais cette répétition générale est indispensable pour pouvoir réagir efficacement et rapidement, si un variant insensible aux vaccins actuels, venait à émerger.
Les nouveaux vaccins à ARNm pourraient être prêts en quelques jours, le plus long sera la phase d'essai.
En effet avant que ces vaccins puissent être déployés, ils devront être testés sur des humains, et cela prendra du temps.
Les sociétés pharmaceutiques font donc des essais à blanc. Pfizer, avec son partenaire BioNTech, teste un vaccin à ARN bêta-spécifique dans un essai clinique randomisé et contrôlé par placebo avec jusqu'à 930 participants.
En août, ces sociétés ont déjà commencé l'essai d'un vaccin multivalent ciblant à la fois les variantes Delta et Alpha.
Dans ces essais tous les aspects de l'exécution d'un changement de souche - la recherche préclinique, la fabrication, les tests cliniques et les soumissions réglementaires sont appréhendés et modélisés.
Moderna, basée à Cambridge, Massachusetts, fait de même. La société a recruté des cohortes de 300 à 500 participants pour tester de nouveaux vaccins à ARN contre Beta, Delta et une combinaison de Beta et de la souche d'origine. La société prévoit également de tester un vaccin multivalent Beta-Delta.
Astra Zeneca, qui propose un vaccin à vecteur viral (donc plus long à modifier), se prépare également à cette éventualité. Ce laboratoire a commencé une vaste étude sur un vaccin à vecteur viral bêta-spécifique. Lancée en juin, l'étude recrute plus de 2 800 participants, dont beaucoup ont déjà été vaccinés, soit avec un vaccin à ARN messager, soit avec le vaccin à vecteur viral de première génération d'AstraZeneca.
Le variant Beta est particulièrement ciblé car il porte des mutations qui le rendent plus résistant que toute autre variant connue à la neutralisation par les anticorps créés dans l'organisme d'une personne vaccinée.
En fait le problème le plus compliqué sera de trouver des volontaires qui auront une chance sur deux de se retrouver dans un groupe placebo. C'est aussi une question d'éthique.
Il semble donc que l'efficacité de ces nouveaux vaccins pourrait être déterminée en mesurant les réponses immunitaires déclenchées par les vaccins variants - par exemple, une augmentation des niveaux d'anticorps ou de cellules B.
Moderna teste ce protocole en milieu hospitalier aux USA.
News
Troisième injection Pfizer/BioBTech
Pfizer annonce 95,6 % d'efficacité vaccinale relative contre le Covid19 après une injection de rappel avec son vaccin mRNA, testé pendant une période où Delta était la souche prédominante.
Il s'agit des premiers résultats d'efficacité d'un essai de rappel de vaccin randomisé et contrôlé.
D'après certaines études, l'efficacité du vaccin décroit de moitié après 6 mois mais reste protecteur vis à vis des cas graves.
En France la 3ème injection est recommandée pour les plus de 65 ans, les immunodéprimés et les personnels soignants.
04 octobre 2021
Déclin de l'efficacité des vaccins à ARNm en fonction du temps
Mise à jour au 04 octobre 2021

Une étude publiée par les chercheurs de BioNTech/Pfizer dans la très sérieuse revue britannique The Lancet, confirme l'efficacité élevée du BNT162b2 contre les hospitalisations jusqu'à environ 6 mois après avoir été complètement vacciné, même face à la dissémination généralisée du variant delta.
L'étude a été réalisée entre le 14 décembre 2020 et le 8 août 2021, sur 4 920 549 personnes évaluées pour leur éligibilité.
Pour les personnes entièrement vaccinées, l'efficacité contre les infections au SRAS-CoV-2 était de 73 %. Contre les hospitalisations liées au COVID-19 elle était de 90 % (89-92).
L'efficacité contre les infections est passée de 88 % au cours du premier mois après la vaccination complète à 47 % après 5 mois. Parmi les infections séquencées, l'efficacité du vaccin contre les infections du variant delta était élevée au cours du premier mois après la vaccination complète (93 % ) mais a diminué à 53 % après 4 mois.
L'efficacité contre d'autres variantes (non delta) le premier mois après la vaccination complète était également élevée à 97 %, mais a diminué à 67% à 4-5 mois.
L'efficacité du vaccin contre les admissions à l'hôpital pour des infections avec la variante delta pour tous les âges était élevée dans l'ensemble (93 %) jusqu'à 6 mois.
CONCLUSION :
Si la protection de ces vaccins face à la contamination par le virus SRAS-CoV-2 s'affaiblit significativement avec le temps, la diminution de l'efficacité contre les admissions à l'hôpital n'a pas été observée dans cette population d'étude six mois après la deuxième injection.
Enfin un antiviral efficace contre le SRAS-CoV2 ?
Le molnupiravir change la donne ?

Le géant pharmaceutique Merck & Co vient d'annoncer qu'un molécule - le molnupiravir - administrée tôt après l'infection par le SRAS-CoV-2 réduit de moitié le risque d'hospitalisation et de décès d'une personne infectée par le virus.
Il s'agit du premier traitement antiviral oral, qui se montre efficace.
Dans un communiqué, Merck a déclaré qu'il prévoyait de demander bientôt une autorisation d'utilisation d'urgence auprès de la Food and Drug Administration des États-Unis.
Actuellement deux autres options antivirales sont disponibles : le remdesivir (modérément efficace), dont il a été démontré qu'il réduit les séjours à l'hôpital chez certains patients, et les anticorps monoclonaux (très chers). Contrairement au molnupiravir, ces deux traitements doivent être administrées par voie intraveineuse.
Cette annonce découle de l'analyse des données d'un essai mené sur 775 patients non hospitalisés qui ont rejoint l'étude dans les 5 jours suivant le début des symptômes et qui présentaient au moins un facteur de risque de développer une maladie grave. Les patients ont reçu un traitement de 5 jours, qui a suffi pour perturber la capacité du virus du SRAS-CoV-2 à répliquer son génome .
Il avait été précédemment montré que le molnupiravir augmente la fréquence des mutations de l'ARN viral et altère la réplication du SRAS-CoV-2 dans les modèles animaux et chez l'homme.
Je rappelle qu'une étude précédente avait montré que cet antiviral avait peu d'effet lorsqu'il était administré à des patients déjà hospitalisés pour une maladie grave.
Certains chercheurs avertissent que les effets secondaires pourraient être une préoccupation et que les nouveaux résultats n'ont pas encore été examinés par des pairs.
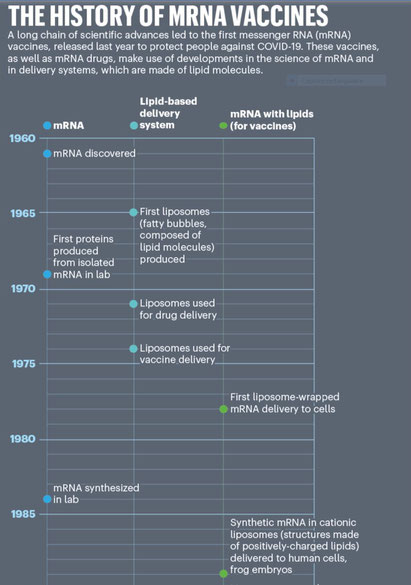
La passionnante histoire des vaccins à ARNm
Près de 35 ans de recherches très complexes

A l'approche de la saison des Nobels, il est bon de retracer l'histoire de l'avènement de ces fantastiques produits qui nous épargné un désastre sanitaire, sans précédent dans l'histoire de l'humanité.
Qui en effet peut mieux mériter la suprême récompense, que tous ces chercheurs, d'orientation scientifique différente, qui depuis tant d'années se battent pour rendre possible l'utilisation des ARNm comme médicament !
L'histoire débute en 1987, quand Robert Malone, étudiant au Salk Institute for Biological Studies à La Jolla (Californie) mélange des brins d'ARN messager avec des gouttelettes de graisse, pour créer une sorte de ragoût moléculaire. Les cellules humaines baignées dans ce milieu ont alors absorbé l'ARNm et ont commencé à produire des protéines.
C'était la première fois que quelqu'un utilisait des gouttelettes grasses pour faciliter le passage de l'ARNm dans un organisme vivant
Malone écrit alors, le 11 janvier 1988 :
"Si les cellules pouvaient créer des protéines à partir de l'ARNm qui leur était délivré, il serait peut-être possible de « traiter l'ARN comme un médicament ".
Notons cependant que dès 1978, les scientifiques avaient utilisé des structures de membranes graisseuses appelées liposomes pour transporter l'ARNm dans les cellules de souris, puis humaines, afin d'induire l'expression des protéines. Les liposomes emballaient et protégeaient l'ARNm, puis fusionnaient avec des membranes cellulaires pour délivrer le matériel génétique dans les cellules.
Ce sont ces pionniers qui ont ouvert la voie à deux des vaccins les plus importants et les plus rentables de l'histoire : les vaccins COVID-19 à base d'ARNm administrés à des centaines de millions de personnes dans le monde.
Les ventes mondiales de ces produits devraient dépasser les 50 milliards de dollars américains, rien qu'en 2021.
Et un Nobel à la clé ?

Un chemin semé d'embûches !

Malheureusement l'ARNm était considéré comme trop instable et trop coûteux pour être utilisé comme médicament ou vaccin et les travaux de Malone et de ses premiers successeurs ont été négligés, les brevets n'ont pas été pris où abandonnés.
Robert Malone n'a même pas obtenu son doctorat et après quelques déboires est rentré dans le circuit commercial et le conseil.
Très aigri aujourd'hui, il est dans la critiques des vaccins de Pfizer/BioNTech.
C'est une société française, Transgène, petite entreprise de biotechnologie implantée à Strasbourg qui a véritablement relancé l'affaire. En 1993, une équipe dirigée par Pierre Meulien, en collaboration avec des partenaires industriels et académiques, a été la première à montrer qu'un ARNm dans un liposome pouvait déclencher une réponse immunitaire antivirale spécifique chez la souris.
Les chercheurs de Transgène ont breveté leur invention et ont continué à travailler sur des vaccins à ARNm. Cependant le coût de l'optimisation de la plateforme était estimé à 100 millions d'euros une somme jugée exorbitante pour une entreprise aussi « délicate et à haut risque ».
Le brevet est devenu caduc après que la société mère de Transgène a décidé d'arrêter de payer les frais nécessaires à son maintien en activité.
Quel gâchis !
Les ARNm contre le cancer

L'idée du vaccin à ARNm a eu un accueil plus favorable dans les cercles d'oncologie, en tant qu'agent thérapeutique.
Si l'ARNm encodait des protéines exprimées par les cellules cancéreuses, l'idée était que son injection dans le corps pourrait entraîner le système immunitaire à attaquer ces cellules.
Cette idée a inspiré les fondateurs des sociétés allemandes CureVac et BioNTech – deux des plus grandes sociétés d'ARNm existantes aujourd'hui – à commencer à travailler sur l'ARNm.
Tout récemment, une étude parue dans la revue « Science Translational Medicine », a présenté un nouveau traitement à ARN messager qui se montre prometteur dans la lutte contre le cancer.
Cette étude a été menée par le laboratoire BioNTech (fabriquant du vaccin à ARN messager contre le Covid 19) en association avec Sanofi.
Dans cette étude, les chercheurs ont utilisé l'ARN messager pour induire une immunothérapie locale en donnant à l'organisme des instructions qui vont permettre de coder des cytokines, de petites molécules qui aident à éliminer les tumeurs.
Sur vingt souris atteintes de mélanomes ou de tumeurs pulmonaires, les chercheurs ont injecté directement dans les tumeurs ce traitement à base d’ARN messager. En moins de 40 jours, de grandes quantités de cytokines ont été produites, et les tumeurs ont été totalement éradiquées chez 17 souris. Sans effets secondaires.
Un essai clinique de phase 1 avec 230 participants est actuellement en cours.
L'envol

C'est ici qu'intervient l'histoire de BioNTech.
Özlem Türeci (à gauche) et Uğur Şahin ont commencé à étudier l'ARNm à la fin des années 1990, travaillant à l'université Johannes Gutenberg de Mayence en Allemagne, obtenant des brevets, des articles et des subventions de recherche.
En 2007 ils présentent un plan commercial aux investisseurs en affirmant « Si cela fonctionne, ce sera révolutionnaire»
Ils obtiennent alors 150 millions d'euros de capital d'amorçage et lancent BioNTech.
À la fin des années 2000, plusieurs grandes sociétés pharmaceutiques se sont lancées dans le domaine de l'ARNm. En 2008, par exemple, Novartis et Shire ont créé des unités de recherche sur l'ARNm – la première se concentrait sur les vaccins, la seconde sur la thérapeutique.
BioNTech a été lancé cette année-là et d'autres start-up sont rapidement entrées dans la mêlée, renforcées par une décision de 2012 de l'Agence américaine des projets de recherche avancée pour la défense, de commencer à financer des chercheurs de l'industrie pour étudier les vaccins et les médicaments à ARN.
Moderna était l'une des entreprises qui s'est appuyée sur ce travail et, en 2015, elle avait levé plus d'un milliard de dollars sur la promesse d'exploiter l'ARNm pour inciter les cellules de l'organisme à fabriquer leurs propres médicaments, corrigeant ainsi les maladies causées par des protéines manquantes ou défectueuses.
Lorsque ce plan a échoué, Moderna, dirigé par le directeur général français Stéphane Bancel, transfuge de BioMérieux, a choisi de donner la priorité à un objectif moins ambitieux : fabriquer des vaccins. Il ne doit pas le regretter !
Les deux points clés

Rappel :
Les vaccins COVID-19 fabriqués à partir d'ARN messager utilisent des nanoparticules lipidiques - des bulles de graisses - pour transporter les molécules dans les cellules.
L'ARNm contient le code permettant aux cellules de produire la protéine "spike" que le coronavirus SRAS-CoV-2 utilise pour pénétrer dans les cellules.
Voici les principales innovations dans la conception de ces vaccins.
Le vaccin produit par Moderna et BioNTech utilise un ARNm modifié où un nucléotide uridine (U) est remplacé par une pseudouridine (Ψ).
Ce changement est censé empêcher le système immunitaire de réagir à l'ARNm introduit.
Pour aider l'organisme à mettre en place une réponse immunitaire efficace en cas d'infections ultérieures par le SRAS-CoV-2, la séquence de l'ARNm est adaptée pour stabiliser la protéine spike dans la forme qu'elle utilise lors de sa fusion avec les cellules humaines.
La nanoparticule grasse qui entoure l'ARNm est constituée de quatre types de molécules lipidiques. L'une d'entre elles est "ionisable" : dans le vaccin, beaucoup de ces molécules ont une charge positive et s'accrochent à l'ARNm chargé négativement, mais elles perdent cette charge dans les conditions plus alcalines de la circulation sanguine, ce qui réduit la toxicité dans l'organisme.
L'ARNm modifié
Dès la fin des années 90, des chercheurs cherchaient à utiliser l'ARNm dans des vaccins contre le VIH. Cependant ces vaccins déclenchaient des réactions inflammatoires massives lorsqu'ils étaient injectés à des souris.
En 2005, la biochimiste Katalin Karikó et l'immunologiste Drew Weissman, tous deux à l'Université de Pennsylvanie (UPenn) à Philadelphie qui travaillaient sur le sujet, montrent que la réorganisation des liaisons chimiques sur l'un des nucléotides de l'ARNm, l'uridine, pour créer un analogue appelé pseudouridine, semblait empêcher le corps d'identifier l'ARNm comme un agresseur.
La modification d'une partie du code de l'ARNm permet donc à l'ARNm synthétique de franchir le cap des défenses immunitaires innées de la cellule.
C'était une avancée capitale dans la préparation des futurs vaccins de Moderna de BioNTech, qui tout deux utilisent ce type d'ARNM modifié.
L'encapsulation de l'ARNm
Une autre difficulté majeure était de faire en sorte que l’ARN messager pénètre dans les cellules du tissu (peau, muscle) dans lequel on l’injecte.
Il faut pour cela que la molécule d’ARN franchisse la membrane cellulaire afin de se retrouver dans le cytoplasme. C’est en effet dans ce compartiment de la cellule qu’elle sera traduite en protéine et servira d’antigène vaccinal.
Par ailleurs, l’ARN est susceptible d’être dégradé par des enzymes, des ribonucléases extracellulaires, abondamment présentes dans la peau et dans le sang. Cela impose donc de protéger l’ARN messager, menacé d’être détruit par ces enzymes ubiquitaires, tout en facilitant sa pénétration dans la cellule.
Il n'était donc pas simple d'amener l'ARNm sur sa cible.
Un moyen efficace pour protéger l’ARN consiste à l’encapsuler dans de très petites particules, en l’occurrence des nanoparticules lipidiques.
Celles-ci sont typiquement composées de quatre éléments différents.
Tout d’abord de lipides capables de s’auto-agencer en particules sphériques (de 70–100 nanomètres) pour encapsuler l’ARN messager, soit ionisables (capables d’acquérir des charges positives en fonction du pH) ou cationiques (chargés positivement).
Ensuite de phospholipides ressemblant à ceux de la membrane cellulaire. Mais aussi de cholestérol qui stabilise la double couche lipidique de la nanoparticule lipidique. Enfin d’un lipide-PEG (polyéthylène glycol) qui apporte une couche hydratée aux nanoparticules et permet à ces formulations de gagner en stabilité.
La conception de ces minuscules bulles de graisse connues sous le nom de nanoparticules lipidiques, ou LNP, qui protègent l'ARNm et le transportent dans les cellules, doit beaucoup à Pieter Cullis, biochimiste à l'Université de Colombie-Britannique à Vancouver, Canada.
En 2012, deux des sociétés fondées par Cullis se sont tournées vers l'exploration des opportunités pour le système d'administration de LNP dans les médicaments à base d'ARNm.
Nobel : and the winner is ?
Tous les chercheurs que j'ai cité dans cet article ont été des maillons importants dans la chaîne qui a conduit aux vaccins à ARN messagers.
Aucun doute que l'un ou plusieurs d'entre-eux sera (seront ) honorés à Stockholm.
Cependant nous ne sommes qu'au début du parcours qui conduira à l'utilisation d'ARNm dans de nombreuses indications thérapeutiques et notamment en oncologie.
Un article exhaustif (mais complexe !) dans la revue Nature : The tangled history of mRNA vaccines
Photos de gauche à droite et de haut en bas :
Pierre Meulien, Transgène,
Katalin Karikó a montré que les modifications chimiques de l'ARN peuvent faire passer la molécule au-delà des défenses immunitaires du corps,
Drew Weissman a travaillé avec Karikó et a co-découvert les avantages de l'ARNm modifié,
Pieter Cullis, mise au point des nanoparticules lipidiques, (LNP) qui protègent l'ARNm et le transportent dans les cellules
Ingmar Hoerr (à gauche) a fondé CureVac et l'immunologiste du cancer Eli Gilboa (à droite) a fondé la première entreprise de thérapie par ARNm
Derrick Rossi (à gauche) et Stéphane Bancel (à droite), Moderna.
27 septembre 2021
Communication scientifique pendant la pandémie : profusion, richesse et dérives
Rapport du Comité d'Ethique du CNRS (COMETS)
Le COMETS, comité d'éthique du plus grand organisme public français de recherche scientifique, vient de publier son avis sur la " Communication scientifique en situation de crise sanitaire..."
Elle traite évidemment des comportements durant la crise du COVID : comportement du monde scientifique, des politiques et du public.
En voici les principaux éléments.
Si cet avis débute par un constat optimiste :
" les connaissances sur le SARS-CoV-2 et la COVID-19 ont très rapidement évolué grâce à une mobilisation inédite de la communauté scientifique internationale, au partage des données et à une politique éditoriale d’ouverture des publications, toutes initiatives qui sont les conséquences des récentes avancées permises par la Science Ouverte.".
Le COMETS porte aussi "un regard critique sur certaines dérives éditoriales et notamment sur les écarts à l‘intégrité scientifique, à la déontologie et à l’éthique qui ont accompagné la publication de travaux contestables portant sur des traitements de la COVID-19 par l’hydroxychloroquine."
Les multiples dérives du Pr Raoult et de l'IHU Marseille
Il relève en particulier le comportement déviant du Pr Raoult et de l'IHU Marseille.
"D’une manière plus générale, le COMETS déplore le comportement irresponsable de certains chercheurs qui ignorent, ou veulent ignorer, les fondements de la démarche scientifique que sont la rigueur, l’honnêteté, la fiabilité et la transparence des méthodes utilisées et l’évaluation critique des publications par les pairs."
"Les dérives constatées sont lourdes de conséquences par leur impact sur la santé et parce qu’elles contribuent à la défiance des citoyens vis-à-vis de la science et des scientifiques."
Face à l’urgence de trouver des solutions thérapeutiques à la COVID-19, "des acteurs de la recherche et du monde médical ont soutenu que l’intuition ou le « bon sens », médical seraient suffisants pour décider de l’efficacité et de la sécurité d’un traitement."
"Ils ont déclaré être les tenants d’une « éthique du traitement » qui serait opposée à une « éthique de la recherche »
Ce discours a servi la promotion, par Didier Raoult et son équipe de l’IHU de Marseille, du traitement de la COVID-19 par un antipaludéen connu de longue date, l’hydroxychloroquine (HCQ)."
Largement ouvert au public, dans des conditions peu respectueuses des règles de déontologie médicale, le traitement a fait l’objet d’un emballement médiatique et politique alors même que son efficacité sur la COVID-19 ne reposait que sur une étude clinique contestable.
Des travaux biaisés publiés sans examen par des pairs, dans une revue contrôlée par l'IHU
Les dérives qui ont accompagné la publication de cette étude dans la revue International Journal of Antimicrobial Agents ont alerté la communauté scientifique.
Elles sont édifiantes : accepté 24 heures après sa soumission, l’article a eu, dès sa parution, un énorme impact international ; il a été critiqué sur sa méthodologie (élimination de cas, biais statistiques, absence de preuves robustes,) et suscité des commentaires sur le processus de validation par les pairs, l’un des signataires, Jean-Marc Rolain, étant aussi l’éditeur en chef de cette revue.
"Face à la pression de la communauté scientifique, l’article a été ré-évalué postérieurement à sa publication. L’expertise, rendue publique par la revue, a recommandé le retrait de l’article, ce qui n’a pas été fait."
"Près de 40 % des articles publiés dans l’International Journal of Antimicrobial Agents depuis sa création en 2013 ont été co-signés par son éditeur en chef, Jean-Marc Rolain, et un, voire plusieurs, membres de l’IHU de Marseille dont Didier Raoult."
"De tels conflits d’intérêt jettent la suspicion sur la validité de leurs travaux et sont d’autant plus critiquables que cette autopromotion contribue à l’avancement de carrière des auteurs et au financement de leur recherche, tous deux conditionnés par le nombre de leurs publications. "
"L’article de D. Raoult et son équipe oblige à un questionnement sur la responsabilité des auteurs face à l’énorme impact de leurs résultats en termes de soins. On peut s’inquiéter de ce que cette étude si peu probante ait pu susciter une telle adhésion du public. Il a été impossible par la suite d’en corriger les effets.
Comme nous le discutons plus loin, cette situation rassemble beaucoup des ingrédients de ce qui s’apparente au « populisme scientifique »."
"Les controverses autour de l’efficacité de l’HCQ ont conduit plusieurs équipes à conduire de nouvelles études. A la suite de la publication de l’une d’entre elles qui ne confirmait pas l’efficacité clinique de l’HCQ, ses auteurs ont subi une violente campagne de cyber-harcèlement sur les réseaux sociaux, allant jusqu’à des menaces de mort."
Défiance envers la science
Quand la parole du scientifique est confrontée au « populisme scientifique »
"La méfiance des citoyens à l’égard des faits scientifiques avérés dépasse le contexte médical et présente des analogies avec la défiance à l’égard du pouvoir politique. C’est ainsi que certains avancent le concept encore incertain de « populisme scientifique », par analogie avec celui de populisme politique."
"Le concept de populisme politique est né il y a deux siècles et a pris des sens très différents selon les régimes politiques auxquels il a été appliqué. Dans son acception générale actuelle, le mot « populisme» désigne une approche politique tendant à opposer le peuple aux élites politiques, économiques ou médiatiques.
Le mot « populisme » fait référence au peuple qui serait exclu de l'exercice d’un pouvoir qu’il estime coupé des réalités de terrain même si ses représentants ont été élus démocratiquement. Dans des cas extrêmes, les courants populistes soupçonnent les dirigeants politiques de corruption et s’attaquent aux fondements démocratiques de l’Etat. Ce courant de pensée politique peut prendre des aspects démagogiques en préconisant et en soutenant des solutions simplistes à divers problèmes sociaux."
"Le populisme scientifique a une caractéristique qui le rapproche du populisme politique : il donne l’illusion de pouvoir accéder au « savoir » sans passer par les instances de validation du fait scientifique. Le populiste politique sollicite un consensus sans représentativité référendaire tandis que le populiste scientifique s’appuie sur une opinion sans représentativité académique."
Dans le contexte de la crise sanitaire, le soutien sans partage d’une partie de la population au traitement à l’HCQ préconisé par Didier Raoult revêt certains traits du populisme scientifique : méfiance à l’égard de ceux qui s’expriment mais ne fournissent pas de clefs immédiates aux questions posées ; préférence pour les solutions simples et rassurantes ; défiance vis à vis des élites supposées ignorantes des réalités de terrain ; opposition de communautés régionales éloignées du centre de gravité parisien de prise des décisions ; rejet des affirmations des scientifiques jugés compromis par leur proximité avec l’instance politique qu’ils conseillent ; enfin une forme de fascination exercée par une « personnalité forte » qui s’affirme par ses défis contre la représentativité académique.
"La dérive populiste de la science peut être aussi le fait d’un responsable politique. Ainsi, Philippe Douste-Blazy, ancien ministre et professeur de santé publique, et Christian Perronne, professeur de médecine, lançaient début avril 2020 une pétition en ligne demandant au gouvernement d ’accélérer les procédures de mise à disposition du traitement à l’HCQ et recueillaient près de 600.000 signatures !"
"Quelques jours plus tard était publié un sondage du Parisien, largement répercuté dans d’autres médias, qui portait sur « la croyance » du public en l’efficacité de l’HCQ. On ne peut que s’inquiéter que le choix d ’un traitement puisse être décidé par l’opinion publique sur la base d’une pétition ou d’un sondage et que des décisions politiques puissent être prises en se fondant sur des croyances ou des arguments irrationnels, faisant uniquement appel à la peur ou l’émotion."
"Les croyances complotistes servent aussi à alimenter le populisme scientifique et vont au-delà de la simple défiance envers la science. Le film documentaire de 2h40 « Hold-Up » mis en ligne fin 2020 en est un exemple édifiant.
Son discours simplificateur, à caractère conspirationniste, mélangeant le vrai et le faux, a été abondamment relayé par les médias et par les réseaux sociaux, et a ainsi participé à la désinformation des citoyens sur la pandémie de COVID-19."
Conclusion
"La mobilisation de la communauté scientifique, son engagement dans le partage des informations dans des délais inédits ont été indiscutablement des atouts dans le progrès des connaissances sur le virus SARSCoV-2 et la pandémie de COVID-19.
Mais les succès et la richesse de cette communication ne peuvent masquer certaines dérives. La légitimité de la parole des scientifiques a été remise en cause dans maintes circonstances.
Quelques scientifiques par des déclarations irresponsables, voire délibérément provocatrices, en portent une part de responsabilité.
Cette communication inappropriée a rendu malaisé l’accès à une information scientifique claire, compréhensible et basée sur des faits avérés."
________________________
Ce rapport est particulièrement éloquent, il reprend la liste des dérives gravissimes de Didier Raoult et de ses comparses, que je dénonce ici depuis le début (voir ce journal au 30.03.2020, au 25 juin 2020, au 3 septembre 2020, etc..).
Sur le blog :
Ces dérives n'ont eu pour leur auteur aucune conséquence. Le président de la République s'est même déplacé à Marseille, dans son laboratoire. Aujourd'hui son mandat à la tête de l'IHU est prolongé d'un an, alors qu'il a atteint la limite d'âge académique.
Elles ont eu néanmoins pour la science française un impact désastreux en interne et en externe.
Ses conséquences sur le plan de la Santé publique en France et à l'étranger, se comptent en milliards d'euros dissipés et en milliers de vie perdues, directement ou indirectement.