- AVANT-PROPOS
- A la UNE
- PRESENTATION
- ACTUALITE SCIENTIFIQUE et TECHNOLOGIQUE
- ACTUALITE ARTISTIQUE
- BLOG
- CONSCIENCE
- PLANETE VIVANTE
- SCIENCES
- Sciences et histoire
- Science et politique
- Science/conscience
- Médecine de demain
- Le COVID-19
- COVID-19 - Journal d'une pandémie - 1 -
- COVID-19 - Journal d'une pandémie - 2 -
- COVID-19 - Journal d'une pandémie - 3 -
- COVID-19 - Journal d'une pandémie - 4 -
- COVID-19 - Journal d'une pandémie - 5 -
- COVID-19 - Journal d'une pandémie -6 -
- COVID-19 - Journal d'une pandémie - 7
- COVID-19 - Journal d'une pandémie - 8
- COVID -19 - Journal d'une pandémie - 9
- COVID-19 - Journal d'une pandémie - 10
- COVID-19 - Journal d'une pandemie - 11
- Arts et sciences
- L'homme debout
- Les débuts de la sagesse
- L'épopée scientifique
- Chimie, vivant... une si longue histoire !
- Introduction : 52 choses que je sais d'elle
- Sommaire
- 1 - Premiers pas
- I - A l'origine
- II - De la tetrasomia et l'alchimie à la chimie moderne
- III - al-kimiya
- IV - Alchimie : de l'aube à la fin de la Renaissance
- V - De l'(al)chimie à la chimie : une question de méthode ?
- VI - L'alchimie selon Newton, première partie
- VII - L'alchimie selon Newton, deuxième partie
- 2 - La chimie des Lumières
- XI - Chimie au siècle des Lumières - Introduction
- XII - Chimie au siècle des Lumières- Les affinités électives
- XIII - Diderot et la chimie
- XIV - Diderot - La chimie, pourquoi ?
- XV- Diderot chimiste
- XVI- La chimie et le Rêve de D'Alembert
- 3 - La chimie du vivant
- X - Chimie et Vivant - Introduction
- XIX - La génération spontanée
- XX - Fermentation : duel à 3 !
- XXI - Stéréochimie : clé du Vivant
- XXII - Homochiralité et origine de la vie
- XXIIc - Origine de la vie : état des lieux... provisoire
- XXIIb - Des biopolymères aux premiers organismes vivants
- XXIII- Stéréochimie et activité biologique
- XXIV - Chimie du cerveau - 1- Un cerveau, trois cerveaux, des cerveaux...
- XXV - Chimie du cerveau - 2 - Les neurotransmetteurs, messagers chimiques
- XXVI- Chimie du cerveau -3- Rôle des différents neurotransmetteurs
- XXXIV - Odorat, Odeurs et parfums
- XXXV- Bonnes et mauvaises odeurs
- XXXVI - Chimie et parfums
- XLIII - Chimie et couleur -1- De colore
- XLIV - Chimie et couleur -2- Couleurs végétales
- XLV - Chimie et couleur -3- : chimiothérapie et colorants
- XL- a - ADN, ARN, protéines
- XL- b - Chimie supramoléculaire
- XXXIX- Chimie et Synthetic Biology
- XLVI - Du génome au protéome
- 4 - Chimie et médecine
- VIII - Chimie et médecine : d'Hippocrate à Néron
- IX - Chimie et opium : voyages, voyages !
- XVII- Médecine et Chimie à Montpellier avant la Révolution
- XVIII - Le vitalisme de l'Ecole de Montpellier
- XXIX - Le médicament aujourd'hui
- XXVII - Autour de la sérotonine
- XXVIII - L'ocytocine
- XXX - Chimie, médecine, nanotechnologies
- L - Chimie et dopage -1- La chimie au service du dopage
- LI - Chimie et dopage - 2 - Les outils du chimiste contre le dopage
- XLIX - Image magnétique - 3 - de l'IRM au patient numérique
- 5 - La chimie moderne et ses hommes
- XXXI - Mendeleïev : un tableau de maître !
- XXXII - Mendeleïev : -2- Un chimiste russe au XIXème siècle
- XXXIII - Mendeleïev -3- Le fin mot de l'histoire
- XLI - Paul Sabatier, chimiste languedocien, prix Nobel 1912
- XLII - Victor Grignard, prix Nobel 1912
- XLVII - Image magnétique - 1 - Une histoire de spin
- XLVIII - Image magnétique - 2 - Mais que vient faire le chimiste dans cette galère ?
- 6 - Chimie : bonnes et mauvaises pratiques
- XXXVII- Du mauvais usage de la chimie
- XXXVIII- La chimie passe au vert
- Pour conclure
- Postface - Nylon by DuPont de Nemours
- Nylon... - Part A
- Nylon... - Part B
- Nylon... - Part C
- Nylon... - Part D
- La beauté des mathématiques
- Les sciences vers La Science
- La révolution numérique
- CRISPR-Cas9 : l'édition de gènes
- L'ombre de Frankenstein
- VOIR
- RECHERCHE, CONTACT
Du 19 -3-2022 au 01- 11-2023
02 10 2023
Prix Nobel de médecine pour leur recherche sur les ARNm
Katalin Karikó et Drew Weissman, héros des temps modernes

K.Karikó, de l'Université de Szeged en Hongrie, et D.Weissman, de l'Université de Pennsylvanie à Philadelphie (UPennsylvanie), ont ouvert la voie au développement de vaccins en trouvant un moyen d'introduire du matériel génétique appelé ARN messager dans les cellules sans déclencher une réaction immunitaire indésirable.
De ce fait ils ont permis la mise au point des vaccins à ARNm contre le COVID par les laboratoires BioNTech en Allemagne et Moderna aux USA... et sauvés la vie de centaines de millions de personnes dans le monde durant la pandémie.
Pendant des décennies, les vaccins à ARNm ont été considérés comme irréalisables car leur injection dans l'organisme déclenchait une réaction immunitaire qui les dégradait immédiatement. Au milieu des années 2000, travaillant à l'Université de Pennsylvanie, Karikó et Weissman ont démontré que l'échange d'un type de molécule dans l'ARNm, appelé uridine, avec un autre type similaire appelé pseudouridine contournait les défenses immunitaires innées des cellules.
Ils ont établi que le changement du type de nucléotides d'ARN dans le vaccin modifiait la façon dont les cellules le percevait. Cela a augmenté la quantité de protéine vaccinale produite après l’injection de l’ARN, augmentant ainsi l’efficacité de la vaccination : plus de réponse pour moins d’ARN.
C'est vraiment une révolution qui a commencé depuis la pandémie COVID-19.
Il faut cependant noter que la mise au point d'un autre élément clé des vaccins à ARNm contre le COVID-19 : les nanoparticules lipidiques (LNP) qui entourent l’ARN modifié et facilitent son entrée dans les cellules, a aussi été décisive.
De nombreux scientifiques ont contribué au développement des LNP et ils auraient peut-être mérité d'être cités
01 11 2023
Journal d'un COVID long
Voyage au bout de l'enfer !

"J’ai eu Covid pour la première fois en mars 2020, juste au moment où la ville de New York entrait en confinement. Mon cas était bénin. Je n'ai pas été hospitalisé. Comme beaucoup de personnes tombées malades à cette époque, j’ai eu ce qui ressemblait à une mauvaise grippe."
Ainsi commence le récit de Giorgia Lupi, publié dans le journal New York Times du 14 décembre 2023.
Elle poursuit :

"Mes médecins étaient confus lorsque je voulais qu’ils s’alarment. Après que de nombreux tests aient donné des résultats non concluants, ils m'ont dit que j'étais probablement simplement stressé et que je devrais faire une pause dans mon travail. Ou je devrais essayer de continuer et de faire de l'exercice. Ou peut-être que je devrais commencer à prendre des médicaments contre l'anxiété."
En fait c'est un véritable calvaire qui attendait Mme Lipi, dont le problème n'est toujours pas résolu à ce jour, malgré une cascade d'analyses, une avalanche d'images, des dizaines de consultations médicales... (ci-dessous).
Elle a consulté 46 médecins, donnant lieu à 233 rendez-vous, effectué 59 prises de sang, essayé 63 médicaments et compléments alimentaires (dont certains ce sont révélés nocifs).
En fait c'est tout son organisme qui souffrait de multiples pathologies.
Elle a dépensé des dizaines de milliers de dollars !

Malgré les vaccins Mme Lupi va contracter 3 fois le COVID, mais jamais dans des formes extrêmes. Pourtant :
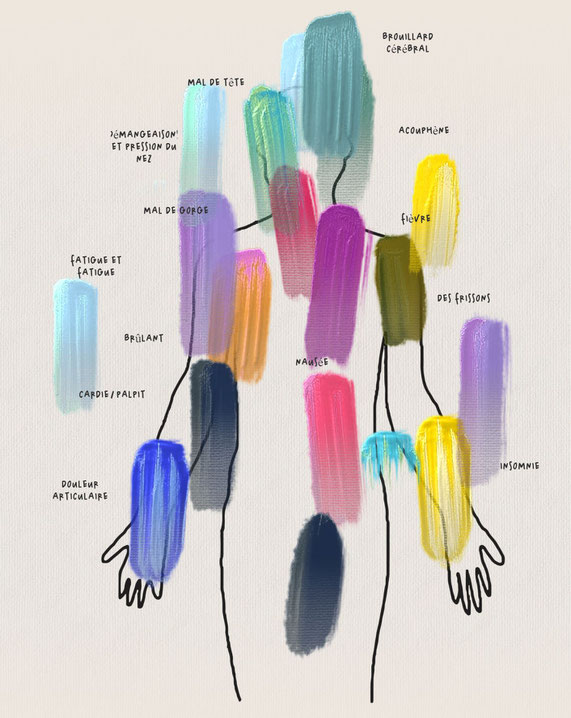
" Même si j’ai reçu mes rappels Covid dans les délais, en faisant attention à l’exposition potentielle et en portant un masque dans les espaces bondés comme le métro, en novembre 2022, j’ai attrapé Covid une troisième fois. Mes symptômes sont devenus encore pires, encore plus intenses et totalement débilitants. Une oppression thoracique et une tachycardie incessantes, des étourdissements en position verticale, des nausées et des maux de tête fréquents, des réactions systémiques à la plupart des aliments, des acouphènes, une insomnie sévère, une sensation persistante d'empoisonnement, une vision floue et double et un épuisement qui me ferait atterrir au lit avec les lumières éteintes. pendant des jours à la fois."
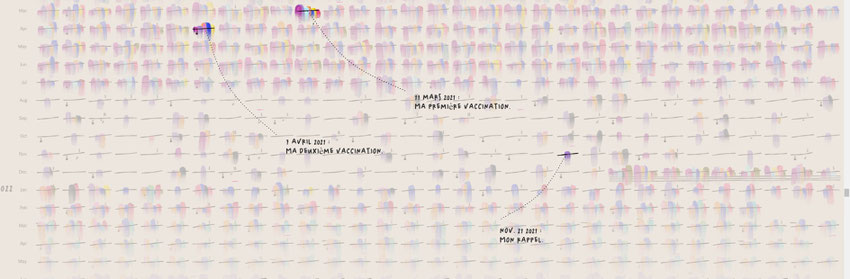
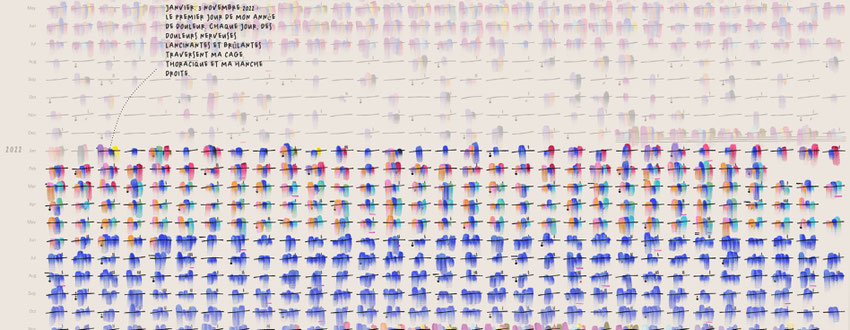
Confinée dans son appartement, Mme Lupi, qui est graphiste, va tenir un journal original de sa maladie :
"Au début de ma maladie, j'ai commencé à enregistrer tous mes symptômes. J'ai tout suivi dans une immense feuille de calcul : l'intensité de mes symptômes, s'ils sont apparus soudainement ou progressivement, quand de nouveaux symptômes sont apparus, les médicaments et suppléments que je prenais, les traitements que j'essayais, ce que j'ai fait ce jour-là, si je me sentais stressé. , ce que j'ai mangé et bu et des dizaines de données biométriques de ma montre intelligente nouvellement achetée."
C'est un témoignage extrêmement précieux pour les médecins qui cherchent toujours à comprendre le mécanisme et le cheminememt de la maladie.
Pour les codes couleur, voir l'article dans le New York Times.



Aujourd'hui :
"Mais il ne se passe pas un jour, pas une demi-heure, sans que je me sente malade. J’ai toujours à l’esprit la peur de ne plus jamais connaître la joie simple et sans maladie de la vie que j’avais avant."

17 10 2022
Les rappels "Omicron" pourraient vous protéger contre des variants qui n'existent pas encore
Non, le système immunitaire n'est pas figé sur la souche originelle

Les injections de rappel contre les variants actuels du SRAS-CoV-2 peuvent aider le système immunitaire humain à combattre ldes mutations qui n'existent pas encore.
C'est ce que révélent deux nouvelles études (non examinées par des pairs) analysant comment une injection de rappel ou une infection affecte les cellules productrices d'anticorps : certaines de ces cellules évoluent au fil du temps pour créer exclusivement de nouveaux anticorps qui ciblent de nouvelles souches, tandis que d'autres produisent des anticorps contre à la fois les nouvelles et les anciennes souches.
L'utilité des vaccins bivalents a été mise en cause par des données récentes sur un phénomène connu sous le nom d'empreinte immunitaire(ou péché originel antigénique).
L'empreinte fait référence à la tendance du système immunitaire à se fixer sur la première version d'un agent pathogène qu'il rencontre, indépendamment des attaques ultérieures par différents variants.Ainsi les chercheurs craignent depuis longtemps que le système immunitaire puisse être imprimé avec la version originale du SRAS-CoV-2.
Pour le savoir, l'équipe d'Ellebedy, qui reçoit un financement de Moderna, a prélevé des échantillons de ganglions lymphatiques de 26 personnes et des échantillons de moelle osseuse de 15 personnes ; tous avaient reçu le vaccin original et le rappel de Moderna contre Omicron BA.1.
L'analyse a montré que la plupart des cellules B des participants reconnaissaient à la fois les souches d'origine et Omicron. Les participants à l'étude avaient également quelques nouveaux types de cellules B spécifiques à Omicron.
Ces réponses impliquent que les cellules ont surmonté l'empreinte et se sont adaptées à un nouvel ennemi.
Le deuxième article va dans le même sens, mais il porte sur un tout petit échantillon.
Ces articles sont tous les deux rassurants ; ils montrent que le système immunitaire peut être tout aussi créatif que le virus.
01 09 2022
Les vaccins bivalents arrivent
La FDA valide les formulations de Moderna et de BioNTech/Pfizer
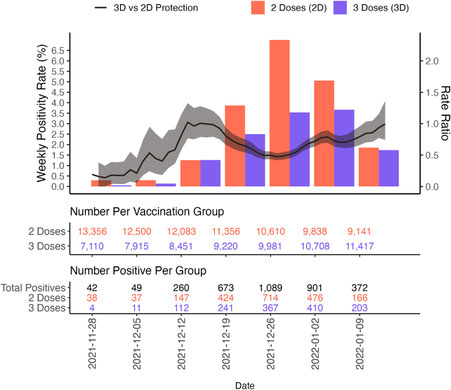
La Food and Drug Administration des États-Unis a annoncé aujourd'hui qu'elle avait accordé une autorisation d'utilisation d'urgence pour les vaccins de rappel mis à jour de Moderna et Pfizer-BioNTech, qui ciblent les sous-variants du coronavirus BA.4/BA.5.
Le comité consultatif sur les pratiques vaccinales des Centers for Disease Control and Prevention des États-Unis doit discuter des recommandations concernant les personnes qui devraient recevoir les vaccins et à quel moment lors de leur réunion les 1er et 2 septembre.
Pour la première fois depuis le début de la pandémie, les vaccins COVID-19 devraient recevoir une mise à jour. Des boosters reformulés pour se protéger contre la variante Omicron, qui domine le monde depuis le début de cette année, pourraient être déployés des deux côtés de l'océan Atlantique, dès ce mois-ci.
Le Royaume-Uni a déjà autorisé un vaccin produit par le fabricant de vaccins Moderna contre le sous-variant BA.1 d'Omicron et pourrait bientôt commencer à l'utiliser... mais BA.1 ne circule plus ! Il est donc déjà dépassé !
Cette semaine, l'Agence européenne des médicaments (EMA) devait examiner les demandes du vaccin BA.1 de Moderna et une autre de la collaboration Pfizer-BioNTech.
Que contiennent les nouveaux boosters que vient de valider la FDA ?

Un peu d'ancien et un peu de nouveau. Pfizer-BioNTech et Moderna fabriquent leurs vaccins à partir d'ARN messager (ARNm) codant pour la protéine de pointe du SRAS-CoV-2.
Les nouveaux vaccins sont bivalents. La moitié code pour la protéine de pointe de la souche virale ancestrale qui a émergé à Wuhan, en Chine, fin 2019 ; l'autre moitié code pour la protéine de pointe dans BA.4 et BA.5, qui ont des pointes identiques.
Parce qu'ils contiennent une dose plus faible d'ARNm, les injections sont destinées à être utilisées uniquement comme rappels, et non chez des personnes qui n'ont jamais été vaccinées.
Comment ont-ils été testés ?

Pour les rappels BA.4/BA.5, les sociétés ont fourni des données animales. Pfizer a présentéen juin à la FDA des résultats préliminaires chez huit souris ayant reçu des vaccins BA.4/BA.5 comme troisième dose.
Par rapport aux souris ayant reçu le vaccin original en rappel, les animaux ont montré une réponse accrue à toutes les variantes d'Omicron testées : BA.1, BA.2, BA.2.12.1, BA.4 et BA.5.
Les entreprises affirment que les essais cliniques pour les vaccins BA.4/BA.5 commenceront le mois prochain ; ils ont besoin de données cliniques à la fois pour l'approbation complète des vaccins - leurs récentes soumissions ne sont que pour une autorisation d'utilisation d'urgence - et pour aider à développer de futures mises à jour.
Vraisemblablement, ils mesureront les niveaux d'anticorps des receveurs et non l'efficacité du vaccin contre les infections ou les maladies graves.
Il faut savoir que généralement les injections reformulées (par exemple pour la grippe) n'ont pas à subir de nouveaux essais cliniques, à moins que les fabricants ne modifient considérablement la façon dont ils fabriquent le vaccin. Une approche similaire pour les nouveaux variants du COVID-19 est donc logique,
L'ARNm spécifique à la souche conduira-t-il à une meilleure protection ?
D'abord on peut se demander pourquoi les nouveaux vaccins contiennent encore de l'ARNm ciblant la souche ancestrale, disparue depuis longtemps ?
En fait, certains chercheurs pensent qu'un prochain variant émergent pourrait être plus étroitement lié à la souche ancestrale qu'à Omicron. Il s'agit donc de se prémunir contre ce risque.
Dans une préimpression publiée le 26 août, Cromer et ses collègues ont calculé l'impact possible des vaccins spécifiques à la souche.
Ils ont combiné les données de huit rapports d'essais cliniques comparant des vaccins basés sur la protéine de pointe d'origine avec des formulations ciblées sur les souches Beta, Delta et Omicron BA.1.
Les études ont toutes mesuré la capacité du sérum des receveurs à neutraliser les variants du virus en laboratoire.
Ils ont découvert que l'effet le plus important provenait de l'administration de n'importe quel rappel : en moyenne, une dose supplémentaire d'un vaccin codant pour la protéine de pointe du virus ancestral entraînait une multiplication par 11 des anticorps neutralisants contre toutes les variants.
Mais les vaccins spécifiques à la souche ont légèrement amélioré les choses. Les bénéficiaires de vaccins mis à jour avaient, en moyenne, des niveaux d'anticorps 1,5 fois plus élevés que ceux qui avaient reçu un vaccin de souche ancestrale.
Même si le vaccin ne correspondait pas exactement à la souche virale, il y avait quand même un certain avantage.
Cela dit, l'effet de protection des populations ne s'accompagne que d'un gain modeste. Dans le modèle développé par Cromer, si, par exemple, une population bénéficie déjà d'une protection de 86 % contre les maladies graves, les boosters de souche ancestrale pourraient l'augmenter à 98 % et les boosters mis à jour à 98,8 %.
Cela peut sembler peu, "mais si vous avez une grande population et des lits d'hôpitaux limités, cela peut faire une différence".
Cependant ces nouveaux types de vaccins ne bloqueront pas la pandémie. Aussi certains chercheurs doutent que les ressources supplémentaires mises dans la recherche de nouveaux boosters en vaillent la peine.
C'est parce que la période d'incubation du COVID-19 - le temps entre l'infection et le fait de devenir infectieux pour les autres - est trop courte que le système immunitaire n'a pas le temps de reconnaître et de combattre le virus dans les quelques jours entre l'exposition et le moment où quelqu'un répand suffisamment de virus pour infecter les autres.
Des maladies telles que la rougeole ou la rubéole ont une période d'incubation de 2 semaines, ce qui signifie que les cellules de la mémoire immunitaire d'une personne vaccinée peuvent accélérer la production de suffisamment d'anticorps à temps pour les empêcher de les transmettre. C'est pourquoi les vaccins contre la rougeole, la rubéole (et bien d'autres) peuvent stopper la propagation de ces maladies
Conclusion
Le virus ne nous quittera pas de sitôt ! L'essentiel est de se faire vacciner régulièrement, car il est maintenant établi que tous les boosters (rappels) sont très efficaces pour protéger des maladies graves, mais que cette protection s'affaiblit au fil des mois.
Un intervalle de 4/5 mois semble aujourd'hui préconisé pour les personnes à risque et les plus de 60 ans.
06 08 2022
Maladie cardiaque après COVID : ce que l'on sait
Les résultats

L'équipe de Ziyad Al-Aly a utilisé les dossiers du Département américain des anciens combattants (VA) pour estimer la fréquence à laquelle le COVID-19 entraîne des problèmes cardiovasculaires.
Elle a découvert que les personnes qui avaient eu la maladie faisaient face à des risques considérablement accrus pour 20 pathologies cardiovasculaires – y compris des problèmes potentiellement catastrophiques tels que des crises cardiaques et des accidents vasculaires cérébraux – dans l'année suivant l'infection par le coronavirus SARS-CoV-2.
Ce sont plus de 150 000 anciens combattants qui s'étaient remis d'un COVID-19 qui ont été comparés avec des pairs non infectés, et un groupe témoin pré-pandémique.
Les personnes qui avaient été admises en soins intensifs avec des infections aiguës présentaient un risque considérablement plus élevé de problèmes cardiovasculaires au cours de l'année suivante.
Pour certaines troubles, tels que le gonflement du cœur et la formation de caillots sanguins dans les poumons, le risque a été multiplié par au moins 20 par rapport à celui des pairs non infectés.
Même les personnes qui n'avaient pas été hospitalisées ont présentés des risques accrus de nombreuses affections, allant d'une augmentation de 8 % du taux de crises cardiaques à une augmentation de 247 % du taux d'inflammation cardiaque.

Certes, il s'agit d'une population particulière, ce qui peut induire certains biais statistiques - d'autres études incluant une population plus diversifiée et plus jeune est donc nécessaire. Néanmoins ces résultats confirment ceux déjà avancés dans nombre de publications portant sur d'autres échantillons.
D'une façon plus générale, les réponses à de nombreuses questions sur les impacts à long terme du COVID-19 font l'objet d'une vaste étude appelée projet Researching COVID to Enhance Recovery, ou RECOVER, qui vise à suivre 60 000 personnes pendant jusqu'à 4 ans sur plus de 200 sites aux États Unis. L'étude inclura des participants avec un COVID long, des personnes qui ont été infectées et qui se sont rétablies, et un groupe témoin incluant des personnes qui n'ont jamais été infectées.
Au Royaume-Uni, Gerry McCann, un spécialiste de l'imagerie cardiaque à l'Université de Leicester, au Royaume-Uni, dirige le groupe de travail sur un projet similaire appelé PHOSP-COVID. Cette étude multicentrique se concentre sur les personnes hospitalisées avec le COVID-19 et vise à découvrir la prévalence des symptômes persistants, qui est le plus à risque et comment le virus cause des problèmes de santé persistants.
Jusqu'à présent, le groupe a constaté que seulement environ un quart des personnes hospitalisées se sentaient complètement rétablies un an après l'infection.
Origine des problèmes cardiaques

J'ai délà indiqué dans ce journal que le SRAS-CoV2 pouvait atteindre de nombreux organes. En effet, Il se lie à la protéine ACE2, qui se trouve à la surface de dizaines de types de cellules humaines.
Lorsque le virus pénètre dans les cellules endothéliales qui tapissent les vaisseaux sanguins, de nombreux problèmes cardiovasculaires commencent.
Des caillots sanguins se forment naturellement pour guérir les dommages causés pendant que l'organisme élimine l'infection.
Ils peuvent obstruer les vaisseaux sanguins, entraînant des dommages aussi mineurs qu'une douleur à la jambe ou aussi graves qu'une crise cardiaque.
Une étude sur la base de plus de 500 000 cas de COVID-19 a permis de constater que les personnes infectées avaient un risque 167% plus élevé de développer un caillot sanguin dans les deux semaines suivant l'infection que les personnes qui avaient eu la grippe !
Les vaccinations, les réinfections et la variante Omicron du SRAS-CoV-2 posent toutes de nouvelles questions sur les effets cardiovasculaires du virus.
Un article publié en mai suggère que la vaccination réduit, mais n'élimine pas, le risque de développer ces problèmes cardiovasculaires à long terme.
Evidemment les études se poursuivent...

Certaines études suggèrent que le risque de problèmes cardiovasculaires, tels qu'une crise cardiaque ou un accident vasculaire cérébral, reste élevé même plusieurs mois après la disparition d'une infection par le SRAS-CoV-2.
Les chercheurs commencent à quantifier la fréquence de ces problèmes et à identifier les causes de ces pathologies.
Un remarquable article sur le sujet vient d'être publié par Ziyad Al-Aly, épidémiologiste à l'Université de Washington à St. Louis, Missouri, et ses collègues.
Il est plutôt inquiétant.
Des études indiquent aussi que le coronavirus est associé à un large éventail de problèmes durables, tels que le diabète, des lésions pulmonaires persistantes et même des lésions cérébrales.
30 06 2022
Vaccins actualisés ou bivalents contre omicron
Pfizer vient d'annoncer que la modification de son vaccin COVID-19 pour mieux cibler la variante omicron est sûre et fonctionne.
Pfizer et son partenaire BioNTech ont étudié deux manières différentes de mettre à jour leurs vaccins – ciblant uniquement l'omicron ou un rappel combiné qui ajoute une protection contre l'omicron au vaccin d'origine.
Ils ont également testé s'il fallait conserver la dose standard actuelle - 30 microgrammes - ou doubler la dose des injections.
Dans une étude portant sur plus de 1 200 adultes d'âge moyen et plus âgés qui avaient déjà reçu trois doses de vaccin, Pfizer a déclaré que les deux approches de rappel avaient provoqué une augmentation substantielle des anticorps anti-omicron.
Moderna a récemment annoncé des résultats similaires pour des tests de son vaccin combiné (vaccin "bivalent").
Les résultats préliminaires de l'étude de Moderna montrent que les personnes ayant reçu le vaccin combiné ont connu une augmentation plus élevée des anticorps anti-omicron que si elles venaient de recevoir une quatrième dose du vaccin original.
Dans quelques jours les régulateurs américains débattront de l'opportunité d'offrir aux Américains ces injections de rappel mises à jour, dès cet automne. L'OMS devrait prochainement faire de même.
En attendant, face au rebond actuel dont le pic est attendu fin juillet, les experts recommandent une deuxième dose de rappel ARNm pour tous les plus de 60 ans et les personnes fragiles.
19 03 2022
Deux ans après...
P... deux ans !
J'ai commencé ce journal le 19 mars 2020, persuadé qu'il s'inscrirait dans la durée sur ce site.
Deux ans plus tard, même si des progrès considérables ont été enregistrés dans la lutte contre cette pandémie grâce à la vaccination, le virus est toujours là et bien là !
Deux exemples :
- en France, 80 000 cas quotidiens sont aujourd'hui enregistrés,
- la Chine, qui a adopté une politique de "zéro COVID" au prix de confinements massifs de population, n'a jamais eu autant de cas. Elle vient de notifier ses deux premiers morts depuis un an. Elle a aujourd'hui passé une commande massive de la pilule antivirale de Pfizer.
Certes les virologues compétents font preuve d'un optimisme mesuré, en observant notamment que le virus "patine" et que ses mutations ne lui procurent plus une dangerosité accrue. Mais ils invitent en même temps à la plus grande prudence.
D'autre part, les ravages du COVID long, qui peut s'installer même après une maladie bénigne, n'ont pas encore été totalement recensés et surtout restent encore en grande partie inexpliqués.


